а) Вторичные гнойные менингиты
Этиология и патогенез. Вторичные гнойные
менингиты обычно возникают при наличии гнойного очага в организме. Они могут
развиваться в результате непосредственного перехода инфекции из гнойных очагов,
располагающихся вблизи оболочек мозга, например при наличии гнойного отита или
гайморита, либо путем метастазирования из гнойных очагов, располагающихся на
отдалении, например при абсцессах или бронхоэктазах легких, язвенном
эндокардите.
Возбудителями вторичного гнойного менингита
могут быть различные кокки — пневмококки, стафилококки, а также другие бактерии
— гемофильная палочка Афанасьева—Пфейффера, сальмонелла, синегнойная палочка,
листереллы. Наиболее частой причиной развития вторичных гнойных менингитов
являются хронические гнойные воспаления среднего уха.
Клиника. Заболевание начинается с резкого
ухудшения общего состояния, повышения температуры, чувства озноба. Развиваются
менингеальные симптомы. Нередко возникают судороги. Быстро наступают нарушения
сознания, нередко отмечается психомоторное возбуждение, галлюцинации. Довольно
часто возникают парезы и параличи, поражение черепных нервов. Развивается
тахикардия, сменяющаяся затем брадикардией, тахипноэ. Ликвор мутный, вытекает
под большим давлением. Резко повышен нейтрофильный цитоз, достигающий
нескольких тысяч, повышено содержание белка.
Течение менингита острое. Но возможны случаи
как молниеносного, так и хронического течения заболевания. В некоторых случаях
типичная клиническая картина менингита маскируется выраженными явлениями общего
септического состояния.
Лечение и профилактика гнойных менингитов.
Эффективность лечебных мероприятий при гнойных менингитах во многом
определяется своевременностью начала целенаправленной терапии. Общий принцип
лечения заключается в том, что следует как можно раньше, при первом подозрении
на возможность менингита, назначать наиболее универсальный по своему действию
антибиотик. Одновременно стремятся выделить инфекционный агент и определить его
чувствительность к разным антибиотикам. Впоследствии переходят на лечение теми
из них, к которым данный конкретный штамм оказался наиболее чувствительным. На
практике, однако, не всегда удается выделить патогенный агент и определить его
чувствительность к тому или иному антибиотику.
Как показал многолетний опыт, максимальный
эффект при менингитах, вызванных различными кокками, отмечается при
внутримышечном введении солей бензилпенициллиновой кислоты из расчета 200
ООО—300 ООО ЕД на 1 кг массы у взрослых и 300 000— 400 000 ЕД/кг у детей в
возрасте до 3 мес, что составляет в зависимости от массы больного от 12 до 18
млн. ЕД. Повторное введение антибиотика через каждые 4 ч у взрослых и через
каждые 2 ч у грудных детей позволяют поддерживать относительно постоянный
уровень его концентрации в ликворе.
Продолжительность лечения определяется
клиническим течением болезни и обычно равняется 5—7 дням. Основным объективным
критерием отмены пенициллина является полная санация Ликвора или даже снижение
цитоза ниже 100 клеток в 1 мм3, при преобладании лимфоцитов (не менее 75%), что
обычно достигается к этому сроку. Необходимость применения больших доз
пенициллина и более длительного курса терапии может возникнуть при позднем
начале лечения, на 4—6-й день от начала заболевания, уже на фоне консолидации
гнойных скоплений или при видимых симптомах менингоэнцефалита.
Если больной поступает в тяжелом коматозном
состоянии, в поздние сроки болезни, показано внутривенное введение натриевой
соли пенициллина по 4 000 000—12 000 000 ЕД в сутки при одновременном
внутримышечном введении больших — 800 000—1 000 000 ЕД на 1 кг массы в сутки — доз
пенициллина. К сожалению, не во всех случаях при применении пенициллина
получается положительный эффект. По-видимому, имеется ряд инфекционных
возбудителей, которые не чувствительны к пенициллину. Поэтому в некоторых
случаях необходимо прибегнуть к применению других антибиотиков широкого спектра
действия. Из получивших довольно широкое распространение препаратов следует
упомянуть левомицетин — особенно его формы для парентерального введения —
левомицетин-сукцинат-натрия. Его назначают из расчета 50—100 мг на 1 кг массы
больного и вводят 3—4 раза в сутки. Длительность курса лечения 7—10 сут.
Левомицетин лучше других антибиотиков проникает через гематоэнцефалический барьер.
В некоторых случаях менингококкового
менингита отмечается вполне удовлетворительный лечебный эффект от применения
тетрациклина.
Широкое применение в лечении гнойных
менингитов получили полусинтетические пенициллины — натриевые соли ампициллина,
оксациллина, метициллина. Они особенно эффективны при пневмококковом,
стафилококковом и других гнойных менингитах. При менингитах пневмококковой
этиологии эффективным средством является также полусинтетический антибиотик с
широким спектром действия цепорин (цефалоридин). Он вводится парентерально по
0,5 г каждые 4 часа.
Успешное лечение гнойных менингитов
проводится также сульфаниламидными препаратами пролонгированного действия, в
частности сульфамонометоксином. При лечении сульфамонометоксином благоприятный
эффект развивается раньше, чем при лечении пенициллином. Нормализуется
температура, улучшается картина крови. Несколько медленнее происходит санация
ликвора и исчезновение менингеальных симптомов. Сульфамонометоксин назначают по
схеме: при тяжелом течении заболевания в первые сутки 2 г, в последующие дни по 1 г 1 раз в сутки.
Продолжительность курса лечения 5—9 дней. Лечение сульфамонометоксином может
проводиться в комбинации с пенициллинотерапией. Лечение начинается с инъекций
пенициллина, а после улучшения общего состояния, прекращения рвоты и
нормализации сознания можно начать прием сульфамонометоксина.
При проведении пенициллинотерапии следует
иметь в виду, что инъекции калиевой соли пенициллина необходимо производить
медленно, чтобы предотвратить возможность возникновения тахиаритмии. Чрезмерное
введение натриевой соли пенициллина может сопровождаться задержкой жидкости в
организме.
В особо тяжелых случаях заболевания, когда
появляются признаки инфекционно-токсического шока (высокая температура,
обильная геморрагическая сыпь, рвота, снижение артериального давления, одышка,
«трупные пятна» на коже, судороги, выключение сознания) показан весь комплекс
реанимационных мероприятий, в первую очередь парентеральное введение
кортикостероидных гормонов (гидрокортизон по 125—250 мг в сутки либо
предни-золон 20—60 мг), стрептомицина, норадреналина, растворов поли-глюкина,
реополиглюкина, проведение оксигенотерапии.
Развитие отека мозга купируется назначением
маннитола в сочетании с инъекциями кортикостероидов, лазикса и урегита.
Одновременно проводится коррекция электролитного баланса и введение жидкости во
избежание обезвоживания организма.
Для облегчения состояния больного назначают
холод на голову, болеутоляющие средства. Необходимо следить за состоянием
мочевого пузыря и кишечника, предохранять больного от образования пролежней.
При вторичном менингите после установления
диагноза необходимо как можно скорее приступить к хирургическому лечению
первичного очага и проводить энергичное лечение сульфаниламидами и
пенициллином. При этом комплексном лечении исход обычно благоприятен.
При пневмококковых менингитах необходимо с
первых же дней массированное лечение пенициллином по 36—42 млн. ЕД в день (в
5-разовых инъекциях) в течение 3—4 дней.
Большое значение имеет профилактика.
Необходимо своевременное хирургическое лечение первичного гнойного очага в
придаточных полостях носа (лобной и верхнечелюстной) и ухе, а также гнойного
воспаления в крыловидно-челюстном пространстве.
Это воспаление чаще всего связано с
патологическими процессами в области третьего нижнего моляра, у места
прикрепления внутренней крыловидной мышцы. Нужно помнить, что в переднюю часть
верхнего отдела крыловидно-челюстного пространства (spatium
pterygomandibularis) открывается крылонебная ямка (fossa pterygopalatina), из
которой через foramen ovale и foramen rotundum имеется путь в череп (см. рис.
92). Значит гной из крыловидночелюстного пространства может попасть в череп и
вызвать менингит. Менингит может возникать (и рецидивировать) при наличии
трещины в основании лобной кости после черепно-мозговой травмы, с образованием
фистулы из поврежденной твердой мозговой оболочки в решетчатую кость с
истечением спинномозговой жидкости через нос (как правило, через одну ноздрю и
особенно резко при наклоне головы — «симптом чайника»). Это так называемая
ликворея. Для предупреждения возможного инфицирования головного мозга здесь
имеются все показания для хирургической помощи. 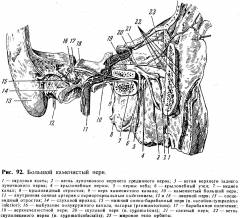
б) Серозные
менингиты
Под серозными менингитами подразумевают
группу заболеваний, характеризующуюся серозным типом воспаления мягких оболочек
мозга. Как и гнойные менингиты, серозные менингиты могут быть первичными и
вторичными. Морфологические изменения при серозных менингитах выражаются
гиперемией и отеком оболочек мозга, преобладанием экссудативных процессов и
образованием преимущественно лимфоцитарных инфильтратов.
Этиология. Серозные менингиты — это сборная
полиэтиологическая группа заболеваний, из которой удается выделить отдельные
нозологические формы, вызываемые разными вирусами и имеющими определенные
клинико-эпидемиологические свойства. В настоящее время установлено, что
серозные менингиты вызываются энтеровирусами Коксаки и ECHO, вирусом
Армстронга, вирусом эпидемического паротита. Этиология многих вирусных
менингитов остается неустановленной.
Клиника. Заболевание характеризуется острым
началом, быстрым повышением температуры, возникновением резкой головной боли и рвоты,
обусловленных в основном повышением внутричерепного давления. Собственно
менингеальные симптомы — ригидность мышц затылка, симптом Кернига, Брудзинского
— могут быть выражены в различной степени, они менее постоянны, чем при гнойных
менингитах, а иногда и вовсе не определяются.
Гипертензионный синдром может сопровождаться
равномерным повышением сухожильных рефлексов, изменением на глазном дне по типу
застойных дисков зрительных нервов, усилением сосудистого рисунка и пальцевых в
давлений на рентгенограмме черепа.
Давление ликвора повышено. При люмбальной
пункции он вытекает струей. Жидкость прозрачная, слегка опалесцирует.
Количество клеточных элементов повышено от нескольких десятков до нескольких
сотен и даже тысяч в 1 мм3, преобладают лимфоциты. Клинические проявления
заболевания ликвидируются быстро, на 7—10-й день болезни. У некоторых больных
отмечено поражение черепных нервов, чаще всего лицевого нерва по
периферическому типу. Реже поражаются VI и VIII пары нервов.
Длительность лихорадочного периода 4—7 дней.
Иногда отмечаются герпетические высыпания у рта или носа, гиперемия зева.
Довольно часто наблюдается поражения вегетативной нервной системы— гиперемия
лица, сухость кожи, повышение артериального давления. Типичным считается
появление бледного носогубного треугольника, конъюнктивита и инъекции сосудов
склер. Относительно специфичной для энтеровирусных менингитов можно считать
появление розеолезной, полиморфно пятнистой или папулезной сыпи. Она обычно
нестойкая и исчезает через несколько часов, так что ее не всегда удается
зафиксировать.
Ликвор, как и при других серозных менингитах,
выделяется под большим давлением, прозрачный, слегка опалесцирует. При анализе
определяется лимфоцитарный цитоз. Содержание белка не превышает нормы. Уровень
сахара и хлоридов также находится в пределах нормы.
Заболевание довольно часто носит характер
небольших эпидемических вспышек.
Течение вирусных серозных менингитов в
подавляющем большинстве случаев благоприятное.
Одной из форм острот серозного менингита
является хориоменингит, при котором, помимо мягких серозных мозговых оболочек,
отмечаются резкие воспалительные изменения в сосудистых сплетениях. Для этой
формы характерно внезапное среди полного здоровья развитие болезни: резкая
головная боль, повторная рвота, напряжение затылка, поражение черепных нервов,
в первую очередь зрительного,— в форме неврита, реже — застойного диска. Иногда
отмечаются нестойкие энцефалитические симптомы, анизорефлексия, симптом
Бабинского, легкая атаксия, поражение глазодвигательных нервов. Все эти
симптомы быстро исчезают по мере
затихания заболевания. Характерным является наличие психосенсорных нарушений
типа зрительных и слуховых иллюзий и галлюцинаций. В противоположность взрослым
больным, у детей, страдающих хориоменингитом, часто наблюдаются изменения
сознания. В спинномозговой жидкости отмечается большой лимфоцитоз и увеличение
количества белка при нормальном содержании сахара.
К острым серозным менингитам относится и
паротитный, или свиночный менингит, вызываемый вирусом эпидемического паротита
(свинка). Он характеризуется бурным началом, доброкачественным течением и
быстрым окончанием. Симптомы поражения мозговых оболочек, как правило,
возникают на фоне уже имеющегося заболевания околоушной железы, реже
предшествуют им или протекают вообще без паротита. Следует подчеркнуть, что
вирус паротитного менингита может поражать не только оболочки мозга, но и
некоторые внутренние органы. Чаще всего отмечаются явления панкреатита и
орхита. Менингеальные симптомы выражены умеренно, могут вообще отсутствовать
при наличии изменений в спинномозговой жидкости. Последние характеризуются
повышением ликворного давления, высоким плеоцитозом, преимущественно
лимфоцитарного типа, незначительным повышением уровня белка (0,04—0,06%).
Содержание сахара и хлоридов не изменяется. Жидкость санируется через 14—15
дней, иногда несколько позже.
Диагноз. Диагноз серозных менингитов во время
эпидемической вспышки не представляет особой трудности. Спорадические случаи
диагностировать труднее. Исследованием ликвора удостоверяют серозный характер
менингита. Что же касается этиологии заболевания, то она устанавливается легко
лишь в случаях вторичного паротитного менингита. Этиология первичных вирусных
менингитов может быть установлена только на основании дополнительных
серологических и вирусологических исследований
Лечение патогенетическое и симптоматическое.
Основные усилия направляются на борьбу с гипертензион-ным синдромом. Имеется
эффект от проведенной люмбальной пункции, внутримышечного введения лазикса
(фуросемид), назначения диакарба. Примечание. Следует помнить, что при
назначении мочегонных препаратов необходимо давать больному препараты калия
(панангин).
В более тяжелых случаях прибегают к
кортикостероидным препаратам. Преднизолон назначают из расчета 0,001—0,002 г/кг
в сутки с постепенным снижением дозы в течение 3—4 нед. Рекомендуется
применение антигистаминных препаратов (димедрол, супрастин, пипольфен). Так как
заболевание обычно протекает доброкачественно, то указанные выше препараты, за
исключением преднизолона, назначают на непродолжительный срок — 5—10 дней.
в) Туберкулезный менингит
Этиология. Туберкулезный менингит развивается
при наличии в организме первичного туберкулезного очага (в легких или
бронхиальных лимфатических железах). Инфекция проникает в оболочки мозга
гематогенным путем. Чаще всего туберкулезный менингит является выражением
гематогенно-диссеминированного туберкулеза.
Патогенез. При менингите происходит
обсеменение оболочек, главным образом основания мозга, туберкулезными узелками
величиной от булавочной головки до просяного зерна. В подпаутинном пространстве
скапливается серовато-желтый студенистый экссудат. Количество спинномозговой
жидкости увеличивается. При люмбальной пункции она вытекает струей, прозрачна
или слегка опалесцирует при рассматривании в проходящем свете; спустя несколько
часов, в промежуток времени до суток, в свежевыпущенной жидкости можно отметить
нежную, тонкую, как паутинка, фибринозную пленку, протянувшуюся от
поверхностного слоя жидкости до дна пробирки. При лабораторном исследовании всегда
обнаруживается большое количество белка и форменных элементов, преимущественно
лимфоцитов (исчисляемых сотнями в 1 мм3). Не во всех случаях удается найти
всегда присутствующую в жидкости туберкулезную палочку, обнаружение которой
является абсолютным доказательством туберкулезного характера менингита. В
спинномозговой жидкости часто отмечается снижение количества глюкозы —до
0,825—4,650 ммоль/л (при норме вдвое больше). Глобулиновые реакции
резкоположительны. Картина крови при туберкулезном менингите существенно не
изменяется. Иногда отмечается лейкопения или незначительный лейкоцитоз с
небольшим сдвигом влево и лимфопенией.
Клиника. Туберкулезный менингит чаще всего
поражает детей в возрасте 2—7 лет. Обычно это дети, имеющие контакте больными
туберкулезом, слабые, плохо упитанные, большей частью с туберкулезным процессом
в бронхиальных железах. Однако следует иметь в виду, что за последние годы
характеристика туберкулезного менингита значительно изменилась. Мы встречаем
лиц пожилого возраста, у которых менингит протекает с выраженными психическими
нарушениями, при субфебрильной температуре, но без выраженных менингеальных
симптомов. Иногда это больше спинальная локализация оболочечного процесса
Нередко и у детей заболевание имеет вялое течение.
В типичных случаях заболевание обычно
начинается исподволь, с периода предвестников, который тянется примерно 2 нед.
Ребенок худеет, бледнеет, теряет аппетит, становится вялым, скучным,
раздражительным, подолгу сидит тихо один, опираясь головой на руку или спинку
стула, укладывается спать днем. Часто наблюдается субфебрильная температура.
После периода предвестников наступают признаки менингита — появляется рвота, головная
боль, запор, повышается температура (редко выше 38—39°С), отмечается напряжение
затылка, симптомы Кернига и Брудзинского. В выраженных случаях типично
положение больного: голова запрокинута назад (опистотонус), ноги согнуты в
коленных суставах, живот втянут (рис. 172). Все явления постепенно нарастают:
развивается косоглазие, параличи мимической мускулатуры, птоз век. Характерным
считается застывшее, маскообразное лицо с неподвижным, устремленным в
пространство взором, немигающими глазами. Снижаются или совсем угасают
сухожильные рефлексы, возможно двигательное беспокойство при замедленном пульсе
и затемненном сознании. У больного нарастает оглушение, появляются приступы
клонических судорог (судорожное сгибание и
разгибание конечностей), а позже — состояние децеребрационной ригидности (рис.
173). За несколько дней до смерти развиваются бульбарные признаки — появляется
тахикардия за счет поражения блуждающего нерва, расстраивается глотание, что
служит всегда плохим прогностическим симптомом. Продолжительность менингита от
первой рвоты до смертельного исхода в нелеченых случаях равняется в среднем 2—3
нед. 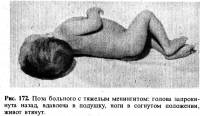 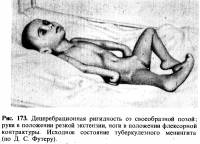
Диагноз. Типичное для туберкулезного
менингита замедленное развитие заболевания значительно усложняет диагностику.
Дополнительные трудности возникают в связи с широким применением антибиотиков,
в том числе и стрептомицина, при лихорадочных состояниях любой этиологии, что
существенно изменяет традиционное развертывание клиники туберкулезного
менингита и приводит к запоздалому проведению люмбальной пункции и,
следовательно, к постановке правильного диагноза.
Для лучшего усвоения дифференциальной
диагностики между всеми лимфоцитарными формами менингита даем
дифференци-ально-диагностическую таблицу (табл. 5). 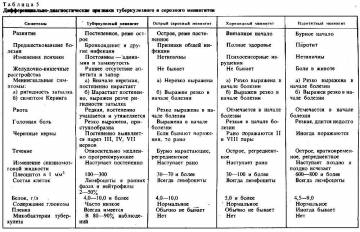
Лечение. Наиболее эффективным является
комплексное лечение стрептомицином и противотуберкулезными химиопрепаратами.
Комплекс препаратов первой очереди включает в себя изо-ниазид (тубазид) и
стрептомицина сульфат.
Тубазид назначают внутрь по 0,3 г 2—3 раза в
день за 1/2 ч до еды, детям из расчета 6—15 мг/кг в сутки, но не более 0,5 г.
Этот препарат следует назначать и в тех случаях, где этиология менингита
сомнительна, но не исключается и ее туберкулезный характер. Лечение тубазидом
проводится в течение длительного времени, вплоть до выздоровления в комбинации
с другими химиопрепаратами (этионамид, этамбутол, рифамицин, циклосерин, ПАСК и
др). В течение всего срока лечения эти препараты меняются. Детям стрептомицин
вводят внутримышечно из расчета 0,02 г/кг в сутки, взрослым 0,5—1 г в сутки.
Эту дозу вводят одноразово, при этом достигается достаточная концентрация
препарата в крови.
ПАСК детям назначают внутрь из расчета 0,2
г/кг в сутки, взрослым 9—12 г в сутки, через 1/2—1 ч после еды, т. е. 3—4 раза
в день, запивать молоком или минеральной водой. В остром периоде заболевания в
течение 2—3 нед назначают стероидные гормоны, например преднизолон внутрь в
дозе 15—30 мг в сутки.
В случае развития гипертензионного синдрома
назначают фуро-семид. Для улучшения ликворообращения путем рассасывания
спаечных образований назначают лидазу, алоэ. Большое внимание уделяется
полноценному питанию, введению с пищей витаминов, приему препаратов кальция,
пребыванию на свежем воздухе. Нужно иметь в виду, что длительное лечение
стрептомицином иногда приводит к снижению слуха.
Лечение туберкулезного менингита продолжается
в условиях стационара в течение 8—12 мес с последующим направлением в специальные
санатории и проведением профилактических приемов противотуберкулезных средств
(чаще всего фтивазида).
При условии ранней диагностики и при
правильном проведении лечебных мероприятий заболевание приобретает
благоприятное течение и в подавляющем большинстве случаев приводит к полному
излечению. Информация предоставлена medvuz.info
Похожие статьи
Добавь в закладки
| 

