Для более полного
выявления всех вегетативных расстройств в клинике применяется ряд исследований,
позволяющих судить о состоянии вегетативной нервной системы. Эти исследования,
помимо общего осмотра больного и знакомства с деятельностью внутренних органов
(сосудисто-сердечной, желудочно-кишечной системы, дыхательного аппарата, кожи,
желез и т. д.), идут по двум направлениям: 1) изучение рефлексов вегетативного
отдела нервной системы и 2) оценка результатов, полученных при
фармакологических пробах, и лабораторных биохимических исследований.
Некоторые из этих
исследований мы приводим.
Сосудистый
рефлекс — дермографизм — может быть местный и рефлекторный. Для осуществления
местного дермографизма необходимо лишь наличие возбудимости сосудистой стенки
под влиянием механического раздражения. Он вызывается легким штриховым
раздражением кожи тупым концом молоточка. На месте штрихов наступает расширение
кожных капилляров и кожа краснеет. Необычное при этом побледнение кожи будет
говорить о повышенном тонусе сосудистых стенок, о спазме капилляров за счет
повышенной возбудимости периартериальных симпатических волокон. При выраженной
склонности капилляров к расширению наблюдается разлитой, длительный розовый
дермографизм, который при повышенной проницаемости стенок капилляров может
давать валик на месте проведения штрихов из-за возникающего местного отека.
Более важное
значение, и именно для целей топической диагностики, имеет рефлекторный
дермографизм, который вызывается проведением по коже острием булавки (без
нанесения царапины). В ответ на такое раздражение появляется красная полоса с
неровными краями, окаймляющая линию раздражения. Дуга этого рефлекса замыкается
в соответствующем сегменте спинного мозга (а для кожи лица — в стволе мозга).
При поперечном поражении спинного мозга рефлекторный дермографизм не вызывается
выше уровня, соответствующего верхнему краю спинального процесса
Пиломоторный
рефлекс вызывается щипками или холодовыми (эфир) раздражениями кожи в области
трапециевидной мышцы. Появление резко выраженной «гусиной кожи» по всей
половине тела свидетельствует о повышенной раздражимости симпатической системы
(слегка выраженная «гусиная кожа» считается нормальной реакцией). Пиломоторный
рефлекс может быть ценным в топической диагностике спинномозговых и
периферических поражений. Известно, что волосковые мышцы головы и шеи
иннервируются верхним шейным узлом и связаны с тремя первыми грудными
сегментами, волосковые мышцы рук иннервируются нижним шейным узлом и связаны с
IV—VII грудными сегментами, туловище —с VIII и IX грудными сегментами;
волосковые мышцы ног иннервируются пояснично-крестцовыми узлами и связаны со
спинномозговыми сегментами от X грудного до II поясничного
включительно (рис. 103). 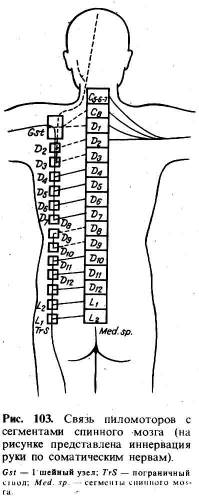
Значит, при
поперечных поражениях спинного мозга вызываемый сверху пиломоторный рефлекс не
распространяется ниже определенной границы и помогает установить верхний
уровень спинального поражения.
Существенное
значение для решения вопроса о состоянии вегетативной нервной системы имеет
исследование потоотделения.
При базедовой
болезни, туберкулезе легких, для которых характерна повышенная возбудимость
вегетативной нервной системы, обычно отмечается гипергидроз. При пониженной
возбудимости последней, например при микседеме, некоторых ангиотрофоневрозах, а
также в старческом возрасте наблюдается уменьшение потоотделения или даже
полный ангидроз.
Значительно
важнее местное расстройство потоотделения, которое может зависеть как от
поражения самой кожи (атрофия потовых желез при дерматозах), так и от поражения
периферического нерва (гипергидроз при раздражении нерва, ангидроз при его
перерезке), переднего корешка, боковых рогов спинного мозга, симпатического
ганглия, гипоталамической области головного мозга. Так может наблюдаться
аурикуло-темпоральный синдром (околоушный гипергидроз), который слагается из
усиленного потоотделения и покраснения кожи области околоушной железы, особенно
в период усиленного секретирования, т. е. во время еды. Чаще всего этот синдром
развивается вслед за операцией по поводу гнойного паротита, когда в
послеоперационные кожные рубцы вовлекаются секреторные и сосудодвигательные
нервы околоушной железы.
Наблюдается и
односторонняя патологическая потливость лица, шеи и рук, развивающаяся в
результате раздражения пре- и постганглионарных образований симпатической
нервной системы на уровне С8—D7 сегментов. Эфферентный путь потоотделительного
рефлекса, совпадающий с путем волосковой реакции, слагается из нескольких
нейронов: центральный — от гипоталамиче-
ской области до
клеток бокового рога спинного мозга, преганглионарный — от клеток бокового рога
в составе rami communicantes albi до клеток симпатического узла пограничного
ствола и постганглионарный — от клетки симпатического узла в составе rami
communicantes grisei и соматического нерва до потовой железы. По участкам
ангидроза можно судить об очаге поражения.
Вызывание
потового рефлекса достигается путем применения световых ванн температурой
40—45°С, грелок, введения различных потогенных веществ [пилокарпин,
ацетилсалициловая кислота (аспирин)], нанесение местных раздражений (повторные
уколы ладони, раздражение электричеством). Действие этих возбудителей
неравнозначно. Так, прием 1 г ацетилсалициловой кислоты вызывает потоотделение
благодаря воздействию на вегетативные центры в гипоталамической области,
согревание больного в световой ванне — главным образом за счет воздействия на
клетки боковых рогов спинного мозга, а подкожное введение 1% раствора
пилокарпина — за счет возбуждения периферических окончаний потоотделительных
волокон в самих железах. Значит, поражение центрального нейрону, т. е.
гипоталамического центра или путей, соединяющих его с клетками боковых рогов,
даст нарушение потоотделения при аспириновой пробе, тогда как в ответ на
согревание в световой ванне и на введение пилокарпина наступает нормальное
потоотделение.
При поражении
клеток боковых рогов аспириновая проба и согревание не дадут эффекта,
сохранится лишь реакция на пилокарпин.
Поражение
постганглионарного нейрона, или, что то же самое, соответствующего
периферического нервного ствола, вызывает ангидроз, при котором ни
ацетилсалициловая кислота, ни согревание, ни пилокарпин не дадут потоотделения.
Для большей
демонстрации в выявлении расстройств потоотделения обычно пользуются пробой
Минора, которая состоит в следующем. Кожу смазывают раствором йода в касторовом
масле и спирте (Jodi puri 15,0 ol. Ricini 100,0, Spiritus aethylici 900,0) и
после высыхания припудривают ровным тонким слоем крахмала. После этого у
больного тем или другим способом вызывают потоотделение. Под влиянием пота йод
реагирует с крахмалом и дает темно-синее, почти черное окрашивание. Черные
пятна в местах ангидроза отсутствуют (рис. 104). Распределение и степень гипо-
и гипергидроза могут быть хорошо зафиксированы на фотоснимке (рис. 105). 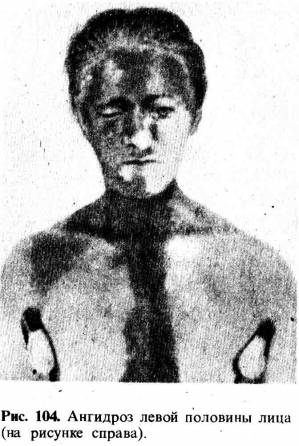 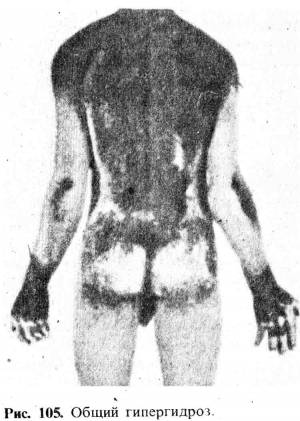
Степень
потливости можно установить и путем исследования электрокожного сопротивления,
которое будет понижаться сообразно с усилением потоотделения.
Известное
значение в клинике имеет исследование сердечных рефлексов.
Глазосердечный
рефлекс Ашнера (Даниньи-Ашнера). У лежащего на спине больного считают пульс, затем в течение
20—30 с производят постепенно
усиливающееся давление двумя пальцами на глазные яблоки. Не прекращая давления,
считают пульс в течение 30 с. Происходит его замедление. Рефлекторная дуга
состоит из первой ветви тройничного и блуждающего нервов. Нормой считается
замедление пульса на 4—8 ударов в минуту. Замедление на 10—12 ударов и более
указывает на повышенную возбудимость блуждающего нерва. При повышенной
возбудимости симпатической иннервации сердца замедление пульса может
отсутствовать и даже наступает его ускорение.
Ортоклиностатическая
проба (греч. ортос— стоящий прямо, клинос —койка), или вегетативный рефлекс
положения, состоит в следующем. У больного в лежачем положении считают пульс.
Затем предлагают ему спокойно встать и снова считают пульс. Разница между этими
двумя цифрами указывает на «ортостатическое ускорение», зависящее от раздражения
сердечного симпатического нерва при вставании. После этого больной опять
ложится и у него снова считают пульс, который обычно замедляется, так как
переход в лежачее положение сопровождается раздражением грудного отдела
блуждающего нерва. Разница между числом ударов пульса в начале опыта и в конце
его составляет «клиностатическое замедление», указывающее на степень
возбудимости сердечных ветвей блуждающего нерва. Нормой считается
«клиностатическое замедление», равное 10, и «ортостатическое ускорение», равное
12.
Для выявления
регулирующей роли церебральных аппаратов и для установления зональных нарушений
вегетативной иннервации важно исследовать кожную температуру с ее возможной
асимметрией. Помимо специальных ртутных кожных термометров, можно применять электрометрический
метод — термопару (аппарат Мищука).
Односторонние
поражения гипоталамической области дают асимметрии кожной температуры,
превышающие 1 °С. При церебральных гемиплегиях отмечается изменение кожной
температуры на больной стороне — на более или менее ограниченных участках
(например, на руке) или на всей половине тела. Наблюдаются ограниченные
определенным участком изменения температуры и при
спинальных сегментарных и корешковых поражениях, при поражении симпатических
узлов и их связей.
О центральных нарушениях терморегуляции можно
судить по рефлексу Щербака.
Определяют
температуру в прямой кишке, после чего руку больного погружают на 20 мин в воду
температуры 32°С; в течение 10 мин эту воду постепенно подогревают до 42°С, и
затем вторично измеряют ректальную температуру сразу после согревания и через
50 мин.
При нормальной
функции терморегуляции сразу после согревания в ванночке руки температура в
прямой кишке повышается не более чем на 0,5°С, а через 30 мин приходит к
исходной цифре. При поражении вегетативных центров эта способность организма к
приспособлению нарушается.
Вегетативные
асимметрии при церебральных гемиплегиях и спинальных поражениях выявляются
также исследованием чувствительности кожи к ультрафиолетовым лучам путем
определения биодозы, т.е. той минимальной степени воздействия лучей, при
которой наступает покраснение. Через 10 мин после включения горелки АТК-2
производят облучение кожи на расстоянии 50 см в течение 6 мин. Для контроля
облучают симметричные отделы здоровой стороны. Повышенная реактивность кожи на
ультрафиолетовое облучение является симптомом повышенной возбудимости
сосудорасширителей
Как метод для
выявления состояния одной из функций вегетативной нервной системы, а именно
гидрофильности тканей, зарекомендовала себя проба Мак Клюра и Олдрича.
Внутрикожно вводят 0,2 мл изотонического раствора хлорида натрия и определяют
время рассасывания образовавшейся папулы (в норме 40— 60 мин). При наличии
раздражения симпатических кожно-висцеральных аппаратов наблюдается понижение
гидрофильности кожи и замедление рассасывания пузырька (до 2 ч).
Для определения
вагусного и симпатического вещества в крови и в спинномозговой и тканевой
(мышечной) жидкостях прибегают к тонким биологическим методам: для выявления
ацетилхолина воздействуют жидкостью на изолированную спинную мышцу пиявки, для
обнаружения симпатина — на изолированное сердце лягушки,
вычерчивая на движущейся ленте кривую от сокращения этих мышц.
Фармакологические
пробы, применяющиеся в клинике для определения состояния вегетативной нервной
системы, не являются надежным методом и оценивать их нужно с большой
осторожностью. Применяют обычно пробы с адреналином и пилокарпином.
При пробе с
адреналином под кожу вводят 1 мл 0,1% раствора адреналина и отмечают каждые 10
мин наблюдаемые явления. Их можно выразить графически в виде кривой. В норме
через 10 мин отмечается побледнение лица, учащение пульса, дрожание рук,
повышение артериального давления (до 20 мм рт. ст.). Через 20—30 мин все эти
симптомы затухают. Одновременно наблюдается увеличение содержания сахара в
крови, выраженное максимально через 30 мин. При повышенной возбудимости
симпатической нервной системы эти симптомы выражены ярче, появляются скорее и
держатся дольше. При повышенной реактивности парасимпатической нервной
системы/они, наоборот, стерты.
При пробе с
пилокарпином под кожу вводят 1 мл 1% раствора пилокарпина, который возбуждает
окончания парасимпатических нервов. Через 5—10 мин краснеет лицо, появляется
пот, чувство жара, усиливается слюноотделение. В норме через час все эти
явления сглаживаются. При повышенной раздражимости парасимпатической нервной
системы все симптомы выражены более резко и держатся дольше. Объективным
мерилом интенсивности реакции может служить количество слюны, выделившееся в течение
30 мин с момента введения пилокарпина. В норме за это время выделяется не более
100 мл слюны.
Слюна,
выделяющаяся при раздражении пилокарпином парасимпатических нервов, жидка и
бедна органическими веществами. При раздражении симпатических нервов выделение
слюны незначительно, она густа и богато насыщена органическими веществами.
Количество
выделяемой слюны в некоторых случаях доходит до 3—5 л в сутки при обычной норме
1 1/2 л. Больные вынуждены до утомления глотать слюну или беспрерывно ее
выплевывать. Особенно резко это выражено в некоторых случаях паркинсонизма,
когда гиперсекреция слюны сочетается с замедленным глотанием ее. При некоторых
заболеваниях, наоборот, слюноотделение резко уменьшено. Так, при ботулизме
секреция слюны и выделение слизи в полости рта и глотки уменьшены, иногда
полностью отсутствуют. Из-за сухости слизистые оболочки рта и глотки
представляются блестящими и красными, иногда они некротически изъязвлены;
отмечаются стоматиты и воспаление слюнных желез.
Отсюда ясно, что
угасание безусловных саливаторных рефлексов с симптомом «сухости» во рту имеет
важное значение и является прогностически неблагоприятным признаком при ряде
органических процессов в головном мозге.
Биохимические
исследования (углеводов, хлоридов) дают возможность установить общие и местные
биохимические сдвиги в жидкостях организма, связанные с деятельностью
вегетативной нервной системы. Средние нормальные цифры содержания сахара,
определяемого по способу Хагедорна—Йенсена, в крови 4,44—6,06 ммоль/л (80—120 мг%),
в спинномозговой жидкости 2,33—4,44 ммоль/л (42—60 мг%). Определение содержания
сахара имеет большое значение при органических заболеваниях нервной системы,
сопровождающихся нарушением углеводного обмена. Так, например, диэнцефальная
гликозурия представляет собой значительную диагностическую ценность. Она обычно
не достигает высоких цифр, наблюдаемых при панкреатическом диабете, и
уменьшается после люмбальной пункции и приема гипофизарных экстрактов.
Исследование крови при углеводной нагрузке (100 г глюкозы и 400 г воды,
исследование мочи на сахар в течение 6 ч) в случае малой выносливости к
углеводам дает право предположить нарушение эндокринно-вегетативной системы.
Средние нормальные цифры содержания хлорида натрия в крови равны 96—106 ммоль/л
(450—550 мг%), в спинномозговой жидкости — 190—215 ммоль/л (680—760 мг%).
Исследование водно- солевого обмена приобретает особое значение при поражении
вегетативных нервных центров. Такое же большое значение имеет исследование
коэффициента К :Са, в норме равного 2 или 1,8.
Информация предоставлена medvuz.info
Похожие статьи
Добавь в закладки
| 

