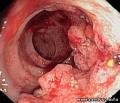
 Рак колоректальный Рак колоректальныйТолстая кишка — участок ЖКТ от терминального отдела подвздошной кишки до анального канала. Граница между сигмовидной и прямой кишками условно отмечается в зоне перехода её лент в круговые продольные прямокишечные мышцы. Гаустры и жировые подвески на этом уровне исчезают. Эта зона обычно располагается на расстоянии 12—15 см от зубчатой линии (на уровне мыса крестца). Длина прямой кишки — примерно 12 см. Её нижняя граница располагается в зоне лоннопрямокишечного мышечного кольца. Опухоли анального канала (3—5 см длиной) рассматривают отдельно. Их не относят к колоректальному раку. Необходимо чётко представлять границы между отделами толстой кишки. Саркома, лимфома, карциноиды толстой кишки и опухоли червеобразного отростка в это понятие не включены. ЭПИДЕМИОЛОГИЯ В 2001 г. в России выявили 10782 больных раком ободочной кишки и 10275 больных раком прямой кишки (включая анальный рак). Доля колоректального рака в общей структуре онкологической заболеваемости составляет 9,6% у мужчин и 11,4% у женщин. Наиболее высокие показатели заболеваемости регистрируют в экономически развитых странах, наиболее низкие — в Африке и Азии, за исключением Японии, в которой они не отличаются от европейских. В 2001 г. в России от колоректального рака умерли 34975 больных. В структуре смертности от новообразований ободочная и прямая кишки занимают 3е место. В целом эти показатели с каждым годом меняются мало. Однако заболеваемость и смертность растут в крупных городах, особенно в Москве и СанктПетербурге. Несмотря на биотехнические инновации последних лет, диагностическую аппаратуру, новые химиопрепараты и методики пятилетняя выживаемость не превышает 40%.
ФАКТОРЫ РИСКА Диета
Высокое содержание в рационе мяса (росту случаев колоректальных карцином в развитых странах способствуют увеличение в пищевом рационе содержания мяса, особенно говядины и свинины, и уменьшение клетчатки) и животного жира ускоряет рост кишечных бактерий, вырабатывающих канцерогены. Этот процесс способны стимулировать соли желчных кислот. Природные витамины А, С и Е инактивируют канцерогены, а турнепс и цветная капуста индуцируют экспрессию бензпирен гидроксилазы, способной инактивировать поглощённые канцерогены.
Отмечено резкое снижение случаев заболевания среди вегетарианцев.
Высока частота колоректального рака среди работников асбестных производств, лесопилок.
Генетические факторы. Возможность наследственной передачи доказывают наличие семейных полипозных синдромов и возрастание (в 3—5 раз) риска развития колоректальных новообразований среди родственников первой степени родства больных раком или полипами. Прочие факторы риска • Язвенный колит, особенно панколит и заболевание давностью более 10 лет (риск 10%) • Болезнь Крона • Рак, аденома толстой кишки в анамнезе • Синдром полипоза: диффузный семейный полипоз, одиночные и множественные полипы, ворсинчатые опухоли • Рак женских половых органов или молочной железы в анамнезе • Синдромы семейного рака • Иммунодефицитные состояния.
Ранняя диагностика напрямую связана со знакомством врачей поликлиники с предопухолевой патологией толстой кишки. Особую роль в патогенезе рака играют кишечные полипы.
КИШЕЧНЫЕ ПОЛИПЫ
Полип — опухоль на ножке или широком основании, свисающая из стенок полого органа в его просвет, независимо от микроскопического строения. Частота и локализация • Профилактические осмотры с использованием эндоскопической аппаратуры показывают, что в разных группах взрослого населения частота полипов ЖКТ варьирует от 1 до 80% • 1е место по частоте локализации занимает желудок, затем прямая и ободочная кишка • Полипы неравномерно распределяются по разным отделам толстой кишки, чаще локализуются в левой половине (73,5%), преимущественно в прямой и сигмовидной кишках • Полипы толстой кишки преобладают у мужчин. Этиология. Распространена воспалительная теория: полипы — результат хронического воспаления слизистой оболочки кишечника. Сторонники эмбриональной теории считают, что при эмбриональном развитии в ряде случаев имеется избыток зародышевого материала, превращающийся в новообразование на фоне воспалительного процесса. Классификация
Воспалительные кишечные полипы — разрастания слизистой оболочки в ответ на острое воспаление. Их относят к псевдополилам (ложным), а не к неопластическим образованиям.
Гиперпластические кишечные полипы — опухоли маленького размера, не имеющие большого клинического значения, чаще их обнаруживают в прямой кишке (в 50% случаев полипов толстой кишки у взрослых); это наиболее часто регистрируемый вид полипов у взрослых. Их также не относят к неопластическим образованиям.
Гамартомные кишечные полипы образуются из нормальных тканей в необычном их сочетании или при непропорциональном развитии какоголибо тканевого элемента. Юношеские кишечные полипы — наиболее характерные представители гамартомных полипов ободочной кишки, их также не относят к неопластическим образованиям.
Аденоматозные полипы — предраковое заболевание. Вероятность малигнизации аденоматозных полипов зависит от размера и типа полипов ❖ Тубулярные (трубчатые) аденомы — образования характерного розового цвета с гладкой плотной поверхностью ❖ Ворсинчатые аденомы характеризуются множественными ветвеподобными выростами на своей поверхности. Как правило, это образования мягкой консистенции на широком основании. Обычно течение бессимптомное, но иногда могут быть водянистый стул с примесью темной крови и гипокалиемия. Вследствие выраженной насыщенности ворсинчатых аденом клетками они подвержены риску малигнизации в большей степени, чем тубулярные аденомы ❖ Трубчатоворсинчатые аденомы состоят из элементов как трубчатых, так и ворсинчатых аденом ❖ Вероятность малигнизации аденоматозных полипов при размере полипа <1 см — 1%, 1—2 см — 10%, >2 см — 3040%.
Клиническая картина
Возможно ректальное кровотечение (может быть микро или макроскопическим). Большие полипы способны имитировать симптомы неполной непроходимости кишечника с приступами схваткообразных болей.
В 95% случаев колоректальный рак возникает из полипов в течение 5 — 15 лет.
Диагностика. Диагноз устанавливают при рентгенографии, с помощью контрастирования с бариевой клизмой (выявляется рельеф слизистой оболочки) или при колоноскопии.
СИНДРОМЫ ПОЛИПОЗА
Диффузный семейный полипоз (мутации гена ЛЯС) — наличие большого числа аденоматозных полипов в ободочной и прямой кишках. У нелеченых больных это заболевание становится фатальным, поскольку после 40 лет у 100% больных развивается рак. Полипы обычно появляются в молодом возрасте. Приблизительно в 20% случаев их обнаруживают случайно. Частота их — около 1 случая на 13 ООО населения.
Клиническая картина. Наиболее характерные жалобы больных диффузным семейным полипозом — кровотечение, диарея и боли в животе. Диагноз подтверждают при выполнении ректороманоскопии с биопсией. Если это заболевание диагностировано у одного члена семьи, необходимо провести обследование всей семьи.
Лечение семейного аденоматозного полипоза хирургическое. Оно направлено на полное удаление полипов ❖ Проктоколэктомия — удаление всех отделов толстой кишки с одновременной экстирпацией прямой кишки. Показания к её выполнению — облигатный предрак, тотальное поражение полипами всех отделов толстой кишки в сочетании с раком нижней трети прямой кишки ❖ Колэктомия с брюшноанальной резекцией прямой кишки. Показание к этой операции — поражение полипами всей слизистой оболочки толстой кишки, в том числе в сочетании с очагом рака, расположенным на 6—7 см выше ануса ❖ Субтотальная резекция толстой кишки с формированием илеоректального анастомоза показана, когда в прямой кишке полипов нет (или единичные полипы удалены), но имеется тотальное поражение полипами всех отделов толстой кишки ❖ Субтотальная резекция толстой кишки с формированием илеоректального анастомоза показана в тех исключительных случаях, когда все отделы ободочной кишки поражены полипами, а в прямой и сигмовидной кишке полипов нет или единичные полипы удалены ❖ Субтотальная резекция толстой кишки с формированием илеоректального анастомоза показана при поражении полипами всех отделов толстой кишки, а в правых отделах (слепой и восходящей) и в прямой кишке полипов нет или они единичные. Синдром Гарднера — наследственная патология (мутация гена АРС), развивается до 10летнего возраста и характеризуется полипозом толстого кишечника в сочетании с фиброзной дисплазией черепа, остеомами, фибромами и эпидермоидными кистами. Полипы в толстой кишке имеют тенденцию к малигнизации.
Клиническая картина: полипоз ободочной и прямой кишок, при этом полипы нередко обнаруживают в тонкой кишке и желудке. Полипозу сопутствуют следующие симптомы: остеомы (обычно нижней челюсти и костей черепа), кисты, опухоли мягких тканей, десмоидные опухоли брюшной стенки и брыжейки кишки, аномалии зубов, колоректальный рак, рак щитовидцой железы.
Лечение хирургическое, аналогично тому, которое описано при диффузном семейном полипозе. Необходимы постоянное наблюдение за верхними отделами ЖКТ и лечение внекишечных проявлений заболевания.
Синдром Тюрко— полипоз (аденоматоз) ободочной и толстой кишок, аденокарцинома толстой кишки и желудка, центральная узелковая гиперплазия печени, глиома, глиобластома, астроцитома, пятна цвета «кофе с молоком», множественные липомы.
Синдром ПейтцаЕгерса
• Клиническая картина: гамартомные полипы по всему ЖКТ; пигментация кожи и слизистых оболочек в области щёк, губ и на пальцах; клинические симптомы могут быть такие же, как и при кишечной инвагинации, включая коликообразные боли в животе..
• Лечение — удаление полипов, проявляющихся клиническими симптомами. Резекцию кишки необходимо выполнять только по строгим показаниям и в минимальном объёме.
ЛЕЧЕНИЕ ПОЛИПОВ
Полипы, имеющие ножку, удаляют петлевой электрокоагуляцией при колоноскопии. Опухоли на широком основании часто нуждаются в хирургическом иссечении.
Полипы, которые невозможно удалить эндоскопическим путём вследствие их размеров или формы, а также полипы с признаками малигнизации удаляют с частью кишечной стенки. При выборе объёма резекции поражённой кишки исходят из онкологических требований к подобным операциям.
Синхронные (появляющиеся одновременно) полипы отмечают в 20%, метахронные — в 30% случаев. Это определяет необходимость проведения рентгенографии с барием, полной колоноскопии или их сочетания при выявлении полипа и каждые последующие 3 года. Ежегодно проверяют кал на скрытую кровь.
У близких родственников больного с полипами или раком толстой кишки риск развития подобного поражения возрастает примерно в 4—5 раз. Ежедневный приём аспирина или других НПВС может способствовать снижению частоты образования полипов.
К малигнизированным полипам следует относиться как к раку (см. статью «Классификация TNM»). В исключительных случаях солитарные образования допустимо удалять при помощи эндоскопической техники. Однако такие полипы должны обладать следующими характеристиками: ❖ растут на ножке ❖ злокачественное перерождение не распространяется дальше головки полипа ❖ нет избытка элементов венозной или лимфатической системы подтвержден высокодифференцированный микроочаг рака в полипе.
Диета. В первые дни после операции назначают диету № 0.
СКРИНИНГ
Улиц из группы повышенного риска по липоза и колоректального рака показана полная колоноскопия с биопсией подозрительных участков слизистой оболочки, удалением полипов и их гистологическим исследованием в соответствии с критериями ВОЗс Повторные колопо скопические исследования необходимо проводить не реже чем через 3 годаА
Скрининг в группах повышенного риска представляется оправданным Около 10% населения имеет генетическую пред расположенность к колоректальному раку, а 1 % — страдает наследственным коло ректальным раком (аутосомнодоминантный тип наследования) ❖ это заболевание должно быть подтверждено у трех родственников, один из которых является кровным ❖ заболевание должно быть зарегистрировано в двух последовательных поколениях» опухоль должна проявиться в возрасте моложе 50 лет ❖ первичная множественность опухоли может прояв ляться как в пределах кишки, так и в дру гих органах
Необходимо стремиться к выявлению соответствующих генетических дефектов В группе повышенного риска колоноскопия показана каждые 3 года до возраста 75 лет0
После тотальной колонэктомии с илеоректальным анастомозом или илеоанальной реконструкцией необходим эндоскопический контроль слизистой оболочки кишечника в течение всей жизни8
Необходимо популяризировать здоровый образ жизни, регулярные занятия спортом, включение в диету свежих овощей и фрук тов Формы трудовой деятельности, свя занные с длительным сидением, способ ствуют повышению риска колоректального ракас
Длительное курение — фактор риска развития рака толстой кишкис
Население России необходимо поощ рять в отношении повышения физичес кой активности (не меньше 20 мин умеренной нагрузки 3 раза в неделю), отказа от табакокурения, повышения
потребления фруктов и овощей (расти
тельной клетчатки)8 В целом врач общей практики на 10 ООО консультаций по поводу разнообразных желудочнокишечных расстройств выяв ляет в среднем трех больных колорек тальным раком Как правило, задержка с обращением к врачу составляет 3—4 нед К сожалению, многие не понимают важ ности симптоматики и длительное время лечатся самостоятельно
При отсутствии эффекта от симптома тического лечения в течение 3—4 нед необходимо направить больного на консультацию к колопроктологу для уточнения причины расстройств (максимальный срок — 2—3 нед) Существенные абдоминальные симптомы боли в животе, стойкие изменения сту ла, слизь или кровь в кале, необъясни мая потеря массы тела, необъяснимая стойкая ЖДА8
При необходимости больному следует сообщить о возможности выявления ко лоректального рака Он должен иметь представление о диагностических методах и их возможностях При неблагоприятном онкологическом анамнезе больные обычно сотрудничают с лечащим врачом После прохождения обследований больному выдают документ с результатами и рекомендациями Необходимо сохранять хорошие двусторонние контакты с родственниками и узкими специалистами8
КЛАССИФИКАЦИЯ (TNM, МПРС, 6Е ИЗДАНИЕ)
Т — первичная опухоль • ТХ — первич ный очаг невозможно выявить «ТО — от сутствие признаков первичной опухоли
Tis — неинвазивный (carcinoma in situ, внутриэпителиальный) рак (без прораста ния собственной пластинки слизистой оболочки) Сюда относят и элементы опу холи в пределах кишечных желез при от сутствии поражения мышечного слоя ели зистой оболочки и подслизистого слоя
Т1 — опухоль инфильтрирует подслизистый слой • Т2 — прорастание собствен ной мышечной оболочки • ТЗ — опухоль прорастает субсерозныи слой или непери тонизированные отделы стенки с выходом в прилежащую ткань (околоректальную клетчатку) • Т4 — опухоль распространи ется за пределы серозной оболочки или прорастает соседний орган Сюда относят и случаи прорастания другого сегмента толстой кишки, например распростране ние рака сигмовидной кишки на слепую Если при микроскопическом исследовании подпаянной петли ободочной кишки в спайках элементов рака не выявлено, опухоль следует отнести к рТЗ Если опухоль развивается в полипе в пределах собствен ной пластинки слизистой оболочки, ее следует относить к pTis Но если она прорас тает мышечную оболочку слизистой оболочки и выходит в подслизистый слой или переходит на слизистую оболочку ножки полипа, ее относят к рТ 1 При распространении опухоли на серозную оболочку или прорастании соседних органов ее расценивают как Т4 N — регионарные лимфатические узлы
NX — состояние регионарных зон невозможно оценить • N0 — регионарных метастазов нет • N1 — поражение 1 — 3 узлов • N2 — метастазы в четырех и более лимфатических узлах Примечание необходимо указывать число исследованных регионарных лимфатических узлов Дескриптор N0 следует использовать в случае отсутствия поражения в любом из исследованных лимфатических узлов, не зависимо от их количества Региональные лимфатические узлы
вдоль крупных сосудов, кровоснабжаю щих ободочную и прямую кишки • вдоль сосудистых аркад маргинальной артерии
прилежащие к стенке кишки вдоль бры жейки Во время операции необходимо удалять не менее 7—14 лимфатических узлов Однако после курса лучевой тера пии удается обнаружить только единич ные узлы Тем не менее их следует тщательно исследовать для подтверждения pNO Отдаленные метастазы ободочной кишки чаще поражают печень, метаста зы прямой кишки — печень и легкие
М — отдалённые метастазы • MX — от
даленные метастазы не могут быть подтверждены • МО — отдаленных метаста зов нет • Ml — имеются отдаленные метастазы Метастазы в зоне наружных подвздошных сосудов расценивают как Ml
МОРФОЛОГИЧЕСКИЙ ТИП ОПУХОЛИ
Аденокарцинома (термины «дисплазия высокой степени» и «тяжелая диспла зия» следует считать синонимами неин вазивного рака — in situ, pTis), медул лярный рак, слизистый рак (коллоидного типа, если более 50% опухоли слизистые элементы), аденосквамозный, перстне видноклеточный (>50% перстневидных клеток), плоскоклеточный (эпидермоид ный), аденосквамозный, мелкоклеточ ныи, недифференцированный G — степень гистологической злокачественности • GX — степень зрелости опухоли невозможно оценить »G1 — вы сокодифференцированная • G2 — уме ренно дифференцированная • G3 — низ кодифференцированная • G4 — недиф ференцированная
R — остаточная опухоль «RX — нет воз
можности обнаружить (подтвердить) ос таточную опухоль • R0 — остаточная опухоль не обнаружена • R1 — выявлены микроскопические остатки опухоли • R2 — остаточная опухоль определяется макроскопически
Дополнительные дескрипторы В осо
бых случаях используют дополнительные дескрипторы «т, у, г, а» в виде суффиксов или префиксов Хотя они не влияют на группировку по стадиям, тем не менее указывают на необходимость отдельного учета и анализа этой 1руппы наблюдении • Суффикс «т» в скобках указывает на первичную множественность опухоли pT(m)NM • Переоценка позволяет уточ нить эффект проведенно1 о лечения • Пре фикс «г» говорит о рецидиве после полной ремиссии rTNM • Префикс «а» подтверждает, что стадия заболевания установлена после аутопсии
ДИАГНОЗ
Опухоль обычно возникает в местах изгибов толстой кишки в зоне задержки каловых масс: около 60% опухолей располагается в прямой кишке, 20% — в сигмовидной, по 10% — в восходящей и слепой кишке. Клинические проявления зависят от локализации опухоли в ободочной кишке.
Для рака восходящего отдела характерна общая симптоматика: преобладание симптомов слабости, быстрой утомляемости, абдоминальный дискомфорт, неопределённые боли вживоте, лихорадочные состояния, прогрессирующая ЖДА.
При поражении левых отделов преобладают локальные симптомы: чередование запоров и поносов, приступообразные боли, патологические примеси в кале, задержки газов, ложные позывы на дефекацию.
Вначале признаки нарушения пассажа по толстому кишечнику проходят самостоятельно или после симптоматического лечения. Но довольно скоро развивается картина обтурационной кишечной непроходимости. Острая кишечная непроходимость на фоне полного благополучия характерна для рака сигмовидной кишки и селезёночного изгиба. Рак прямой кишки проявляется поздно. В ранних стадиях заболевания возникает чувство неполного опорожнения после дефекации, обнаруживают примесь крови и слизи к каловым массам. В последующем начинают беспокоить вздутия живота, чередования поноса с запором. Как правило, постоянные боли указывают на значительное распространение опухоли на крестец и нервные сплетения. Появляются дизурические расстройства, блокада мочеточников и соответствующие осложнения.
объём обследования
• Ректальное исследование наиболее информативно при раке прямой кишки. Пальцевое исследование позволяет определить наличие опухоли, характер её роста, связь со смежными органами.
Ирригоскопия (контрастное исследование толстой кишки с сульфатом бария) позволяет установить локализацию, протяжённость опухоли и её размеры.
Эндоскопия с биопсией — ректороманоскопия и колоноскопия уточняют локализацию опухоли толстой кишки; гистологическое заключение устанавливает её морфологию.
Трансректальное УЗИ (при раке прямой кишки) позволяет определить прорастание опухоли в смежные органы (влагалище, предстательную железу).
КТ, УЗИ, сцинтиграфию печени проводят для исключения часто регистрируемых отдалённых метастазов в этот орган.
При подозрении на острую кишечную непроходимость необходима обзорная рентгенография органов брюшной полости.
Лапароскопия показана для исключения генерализации злокачественного процесса.
У лиц с высоким риском колоректального рака следует часто проводить гваяковую пробу на скрытую кровь в кале и тщательно обследовать при необъяснимой кровопотере.
В диагностике колоректального рака достаточно широко используют онкомаркёры. Наиболее популярен раковоэмбриональный Аг (РЭА), уровень которого повышается также при раке молочной и поджелудочной желёз, лёгкого, яичников (аденокарцинома). Пороговый уровень РЭА в сыворотке крови составляет 10 мг/мл. Снижение уровня РЭА после операции и новое повышение через 2—3 мес после радикального лечения могут указывать на рецидив заболевания.
ЛЕЧЕНИЕ
У большинства больных выявляют распространённый рак. Операция — основной методлечения колоректального рака. Поражённый отдел кишки удаляют с брыжейкой, прилежащей клетчаткой и реги
онарным лимфатическим аппаратом по ходу ветвей верхней брыжеечной артерии. Типичный объём резекции — правосторонняя или левосторонняя гемиколэктомия. Такой объём обусловлен особенностями кровоснабжения и лимфооттока*. При необходимости оперативное лечение дополняют химиотерапией и лучевой терапией.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
Больные колоректальным раком, закончившие лечение, должны ставиться на учёт ещё до выписки из стационара. На консилиуме специалистов решают вопросы дальнейшей тактики, сроки и объём контрольных обследований. Рекомендации в письменном виде передают в кабинеты паллиативной помощи или районному онкологу. Основные задачи последующего наблюдения: обеспечение поддержки больных и их родственников; выявление первичной множественности злокачественных новообразований (локально и в отдалённых органах и системах); раннее распознавание локальных рецидивов и метастазов; сбор информации для научных исследований и оценки результатов лечения. При изменении состояния больного родственники должны знать, куда обращаться. Особые ситуации возникают у больных с постоянными колостомами. Медицинские сестры должны быть хорошими посредниками между больными, специалистами разного профиля и социальными работниками. Необходимо всемерно стараться поддержать качество жизни на приемлемом уровне. Следует стремиться проводить очередные консультации у одного врача. При необходимости привлекают специалистов смежного профиля8.
МЕТАХРОННЫЕ ОПУХОЛИ
Приблизительно у 6% радикально излеченных больных колоректальным раком развиваются новые опухоли. У каждого второго развиваются метахронные аденомы ЖКТ. Каждые 3—5 лет необходимо проводить эндоскопическое обследование. При этом следует учитывать возраст и общее состояние больного (сопутствующие заболевания). Некоторую помощь в дифференциальной диагностике рецидивов и новых очагов рака может оказать исследование уровня раковоэмбрионального Аг в сыворотке крови, особенно если до радикальной операции отмечалось повышение уровня онкомаркёра8.
Похожие статьи
Добавь в закладки
|


