Волчанка системная красная. СКВ — системное аутоиммунное заболевание неизвестной этиологии, развивающееся на основе генетически обусловленного дефекта иммунорегуляторных механизмов, приводящего к гиперпродукции широкого спектра аутоантител к различным компонентам ядра и иммунных комплексов, вызывающих иммуновоспалительное повреждение тканей и нарушение функций внутренних органов. АББРЕВИАТУРА: АФС — антифосфолипидный синдром.
Эпидемиология. Заболеваемость СКВ колеблется в пределах 4—250 случаев на 100 000 населения в год. Заболевание наиболее часто развивается у женщин репродуктивного возраста: риск обострения СКВ возрастает во время беременности и в послеродовом периоде8. Соотношение женщин и мужчин — 10:1, пик заболеваемости приходится на возраст 15—25 лет. Смертность при СКВ в 3 раза выше, чем в популяции. Профилактика. Этиология СКВ до настоящего времени остаётся неясной, в связи с этим первичную профилактику данного заболевания не проводят. Скрининг не проводят^.
КЛАССИФИКАЦИЯ
Характерная особенность СКВ — чрезвычайное многообразие клинических проявлений и вариантов течения болезни. Для характеристики вариантов течения в России традиционно используют классификацию В А. Насоновой (1972).
ВАРИАНТЫ ТЕЧЕНИЯ
Острое течение характеризуется быстрым развитием мультиорганных проявлений, включая поражение почек, и высокой иммунологической активностью.
При подостром течении наблюдают периодически возникающие обострения, не
столь выраженные как при остром течении, и развитие поражения почек в течение первого года заболевания. • При хроническом течении в клинической картине длительно превалирует один или несколько симптомов (дискоидное поражение кожи, полиартрит, гематологические нарушения, феномен Рейно, небольшая протеинурия, эпилептиформные припадки и др.). Особенно характерно хроническое течение при сочетании СКВ сАФС.
КЛИНИКОИММУНОЛОГИЧЕСКИЕ ВАРИАНТЫ
СКВ в пожилом возрасте (возникшая после 50 лет). Наблюдают более благоприятное течение заболевания, чем при СКВ с дебютом в молодом возрасте. В клинической картине преобладают поражение суставов (обычно крупных), лёгких (пиевмонит с ателектазами, лёгочный фиброз), синдром Шёгрена, периферическая невропатия. При лабораторном исследовании AT к ДНК выявляют реже, a AT к Ro чаще, чем у больных СКВ молодого возраста.
Неонатальная СКВ может развиваться у новорождённых от матерей, страдающих СКВ, или здоровых женщин, в сыворотках которых присутствуют AT к Ro или AT к ядерным рибонуклеопротеидам. Клинические проявления развиваются через несколько недель или месяцев после рождения. К ним относят эритематозную сыпь, полную поперечную блокаду сердца (35%), иногда другие признаки СКВ.
Подострая кожная красная волчанка характеризуется распространёнными фоточувствительными чешуйчатыми папулосквамозными (псориазиформными) или анулярными полициклическими бляшками. АНАТ нередко отсутствует, но с высокой частотой (70%) обнаруживают AT kRo.
Антифосфолипидный синдром. АФС —
симптомокомплекс, характеризующийся венозными и/или артериальными тромбозами, акушерской патологией (невынашивание в I и II триместрах беременности, преждевременные роды), реже тромбоцитопенией, а также сердечнососудистыми, неврологическими (нарушения мозгового кровообращения), кожными и другими проявлениями; развитие синдрома связано с гиперпродукцией AT к фосфолипидам. АФС может развиваться у 20—30% пациентов с СКВ.
ДИАГНОЗ
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Клинические проявления варьируют у разных больных, а активность заболевания (всего различают 3 степени активности) у одного и того же больного меняется с течением времени.
Конституциональные симптомы (слабость, снижение массы тела, лихорадка, анорексия) — типичные проявления СКВ; отражают активность патологического процесса. Возможно развитие симптомов, напоминающих фибромиалгию. Поражение кожи
Дискоидные очаги с гиперемированными краями, инфильтрацией, рубцовой атрофией и депигментацией в центре, с закупоркой кожных фолликулов и телеангиэктазиями.
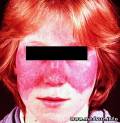
Эритема, локализующаяся на лице, шее, груди (зона «декольте»), в области крупных суставов. Характерно расположение на носу и щеках с образованием фигуры «бабочки».
Фотосенсибилизация — повышение чувствительности кожи к инсоляции.
Подострая кожная красная волчанка — распространённые полициклические анулярные очаги на лице, груди, шее, конечностях с телеангиэктазиями и гиперпигментацией.
Выпадение волос (алопеция) может быть генерализованным или очаговым.
Панникулит.
Различные проявления кожного васкулита(пурпура, крапивница,околоногтевые или подцогтевые микроинфаркты).
Сетчатое ливедо (livedo reticularis) чаще наблюдают при АФС.
Поражение слизистых оболочек. Хейлит и безболезненные эрозии на слизистой оболочке полости рта обнаруживают у одной трети больных. Поражение суставов
Артралгии возникают практически у всех больных.
Артрит — симметричный (реже асимметричный) неэрозивный полиартрит, чаще всего затрагивающий мелкие суставы кистей, лучезапястные и коленные суставы.
Хронический артрит характеризуется стойкими деформациями и контрактурами, напоминающими поражение суставов при ревматоидном артрите.
Асептический некроз, чаще головки бедренной кости и плечевой кости.
Поражение мышц проявляется миалгией и/или проксимальной мышечной слабостью, очень редко — синдромом миастении. Поражение лёгких
Плеврит, сухой или выпотной, чаще двусторонний, наблюдаюту 20—40% больных. При сухом плеврите характерен шум трения плевры.
Волчаночный пневмонит обнаруживают сравнительно редко.
Крайне редко наблюдают развитие лёгочной гипертензии, обычно как следствие рецидивирующих эмболии лёгочных сосудов при АФС.
Поражение сердца
Перикардит (обычно сухой) развивается примерно у 20% больных СКВ. Очень редко наблюдают экссудативный перикардит. На ЭКГ обычно выявляют изменения зубца Т.
Миокардит обычно развивается при высокой активности болезни, проявляется нарушениями ритма и проводимости.
Поражение эндокарда характеризуется утолщением створок митрального, реже аортального клапана. Обычно протекает бессимптомно; его выявляют только при ЭхоКГисследовании (чаще обнаруживают при АФС).
На фоне высокой активности СКВ возможно развитие васкулита коронарных артерий (коронарит) и даже инфаркта миокарда.
Поражение почек. Почти у 50% больных возникает нефропатия. Картина волчаночного нефрита крайне разнообразна: от стойкой невыраженной протеинурии и микрогематурии до быстропрогрессирующего гломерулонефрита и терминальной стадии ХПН. Согласно клинической классификации И.Е. Тареевой (1995) различают следующие клинические формы волчаночного нефрита: быстропрогрессирующий волчаночный нефрит, нефрит с нефротическим синдромом, нефрит с выраженным мочевым синдромом, нефрит с минимальным мочевым синдромом и субклиническая протеинурия. По классификации ВОЗ выделяют следующие морфологические типы волчаночного нефрита: класс I (отсутствие изменений), класс II (мезангиальный), класс III (очаговый пролиферативный), класс IV (диффузный пролиферативный), класс V (мембранозный), класс VI (гломерулосклероз).
Поражение нервной системы
Головная боль, чаще мигренозного характера, резистентная к ненаркотическим и даже наркотическим анальгетикам.
Судорожные припадки (большие, малые, по типу височной эпилепсии).
Поражение черепных и, в частности, зрительных нервов с развитием нарушений зрения.
Инсульты, поперечный миелит (редко), хорея.
Периферическая невропатия (симметричная чувствительная или двигательная), наблюдаемая у 10% больных СКВ. К ней относят множественный мононеврит (редко), синдром Гийена —Барре (очень редко).
Острый психоз(можетбытьпроявлением как СКВ, так и развиваться на фоне лечения высокими дозами ГК).
Органический мозговой синдром характеризуется эмоциональной лабильностью, эпизодами депрессии, нарушением памяти, слабоумием.
Кроме того, возможны лимфаденопатия, коррелирующая с активностью СКВ, синдром Шёгрена, феномен Рейно.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Общий анализ крови
Увеличение СОЭ часто наблюдают при СКВ, но данный признак плохо коррелирует с активностью заболевания. Необъяснимое увеличение СОЭ может служить признаком интеркуррентной инфекции.
Лейкопения (обычно лимфопения) ассоциируется с активностью заболевания.
Анемия связана с хроническим воспалением, скрытым желудочным кровотечением, приёмом некоторых ЛС. Часто выявляют лёгкую или умеренную анемию. Выраженную Кумбсположительную аутоиммунную гемолитическую анемию наблюдают менее чем у 10% больных.
Тромбоцитопению обычно выявляют у пациентов с АФС. Очень редко развивается аутоиммунная тромбоцитопения, связанная с синтезом AT к тромбоцитам.
Увеличение СРБ нехарактерно; отмечают в большинстве случаев при наличии сопутствующей инфекции.
Общий анализ мочи. Выявляют протеинурию, гематурию, лейкоцитурию, выраженность которых зависит от клиникоморфологического варианта волчаночного нефрита.
Биохимические исследования. Нарушение биохимических показателей не специфично и зависит от преобладающего поражения внутренних органов в различные периоды болезни. Иммунологические исследования
Антинуклеарный фактор — гетерогенная популяция аутоантител, реагирующих с различными компонентами клеточного ядра. Антинуклеарный фактор выявляют у 95% больных СКВ обычно в высоком титре; его отсутствие в подавляющем большинстве случаев свидетельствует против диагноза СКВ.
АНАТ ❖ AT к двуспиральной ДНК относительно специфичны для СКВ; выявляют у 50—90% больных ❖ AT к гистонам более характерны для лекарственной волчанки ❖ AT к РНКсодержащим молекулам (сплайсосомам ): AT к Sm высоко специфичны для СКВ, но выявляют только у 10—30% пациентов; AT к малым ядерным рибонуклеопротеидам чаще выявляют у больных с проявлениями смешанного заболевания соединительной ткани ❖ AT к Ro/SSA ассоциируются с лимфопенией, тромбоцитопенией, фотодерматитом, лёгочным фиброзом, синдромом Шёгрена. AT к La/SSB часто обнаруживают вместе с AT к Ro. • AT к фосфолипидам: ложноположительная реакция фон Вассермана, волчаночный антикоагулянт и AT к кардиолипину.
Другие лабораторные изменения. У многих больных обнаруживают LEклетки (от: lupus erythematosus; лейкоциты, фагоцитировавшие ядерный материал), циркулирующие иммунные комплексы, РФ, однако клиническое значение этих лабораторных нарушений не велико. У больных с волчаночным нефритом наблюдают снижение общей гемолитической активности комплемента (СН50) и его отдельных компонентов (СЗ и С4), коррелирующее с активностью нефрита (особенно компонента СЗ).
ДИАГНОСТИКА
Для диагностики СКВ недостаточно наличия одного симптома заболевания или одного выявленного лабораторного изменения. Диагноз устанавливают на основании клинических проявлений заболевания, данных лабораторных и инструментальных методов исследования и классификационных критериев заболевания Американской ассоциации ревматологов. Критерии Американской ревматологической ассоциации для диагностики СКВ
Сыпь на скулах: фиксированная эритема на скуловых выступах, имеющая тенденцию к распространению к носогубной зоне.
Дискоидная сыпь: эритематозные приподнимающиеся бляшки с прилипающими кожными чешуйками и фолликулярными пробками; на старых очагах могут быть атрофические рубцы.
Фотосенсибилизация: кожная сыпь, возникающая в результате необычной реакции на солнечный свет.
Язвы в ротовой полости: изъязвление полости рта или носоглотки; обычно безболезненное.
Артрит: неэрозивный артрит, поражающий 2 или более периферических сустава, проявляющийся болезненностью, отёком и выпотом.
Серозит: плеврит (плевральные боли или шум трения плевры или наличие плеврального выпота) или перикардит (подтверждённый с помощью ЭхоКГ или выслушиванием шума трения перикарда).
Поражение почек: персистирующая протеинурия >0,5 г/сут или цилиндрурия (эритроцитарная, гемоглобиновая, зернистая или смешанная).
Поражение ЦНС: судороги или психоз (в отсутствие приёма ЛС или метаболических нарушений).
Гематологические нарушения: гемолитическая анемия с ретикулоцитозом или лейкопения <4,0х109/л (зарегистрированная 2 и более раз) или тромбоцитопения <100х109/л (в отсутствие приёма ЛС).
10. Иммунологические нарушения:
❖ AT к двуспиральной ДНК или
❖ AT к Sm или ❖ AT к фосфолипидам: ♦ увеличение уровня IgG или IgMAT к кардиолипи ну ♦ положительный тест на волчаноч ный антикоагулянт при использовании стандартных методов ♦ ложноположи тельная реакция фон Вассермана в те чение как минимум 6 мес при подтверж дённом отсутствии сифилиса с помощью реакции иммобилизации бледной трепо немы и теста флюоресцентной адсорбции трепонемных AT.
П. АНАТ: повышение титра АНАТ (при отсутствии приёма ЛС, вызывающих волчаночноподобный синдром). Диагноз СКВ устанавливают при обнаружении 4 или более из 11 вышеперечисленных критериев8.
При подозрении на СКВ необходимо проведение следующих исследований • общий анализ крови с определением СОЭ и подсчётом содержания лейкоцитов (с лейкоцитарной формулой) и тромбоцитов • иммунологический анализ крови с определением АНАТ • общий анализ мочи • рентгенография грудной клетки • ЭКГ, ЭхоКГ
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА0
Дифференциальную диагностику проводят между СКВ и следующими заболеваниями • Синдром хронической усталости, фибромиалгия • Болезнь Лайма • Лекарственная волчанка • Ревматоидный артрит
Смешанная криоглобулинемия в рамках гепатита С • Гранулематоз Вегенера • Узелковый полиартериит • Сывороточная болезнь • Атероматозная эмболия • Тромботическая тромбоцитопеническая пурпура
Катастрофический АФС • ВИЧинфекция и/или синдром приобретённого иммунодефицита (СПИД) • Злокачественное новообразование • Вирусный артрит.
ЛЕЧЕНИЕ
Лечение всегда назначают индивидуально в зависимости от клинических проявлений и активности заболевания. Изменения только иммунологических показателей крови не служат показанием для назначения терапии. Перед началом лечения обязательно необходимо налаживание контакта с больными, так как лечить их надо в течение всей жизни. Следует обучить больного, убедить его в необходимости длительного лечения, соблюдения рекомендаций, научить распознавать как можно раньше признаки побочного действия лекарств или обострения болезни.
ЦЕЛИ ЛЕЧЕНИЯ
Достижение клиниколабораторной ремиссии заболевания.
Предотвращение поражения жизненно важных органов и систем, в первую очередь — почек и ЦНС.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
• Лихорадка неясного генеза (с учётом того, что инфекционные осложнения — одна из наиболее частых причин смерти больных СКВВ).
Боли в грудной клетке.
Наличие симптомов поражения ЦНС.
Выраженная тромбоцитопения.
Быстропрогрессирующая почечная недостаточность.
Острый пневмонит или лёгочное кровотечение.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Необходимо исключить психоэмоциональную нагрузку, уменьшить пребывание на солнце, активно лечить сопутствующие инфекционные заболевания. В период обострения заболевания и на фоне лечения цитотоксическими препаратами необходима эффективная контрацепция. Не следует принимать пероральные контрацептивные препараты с высоким содержанием эстрогенов, поскольку они могут вызывать обострение СКВ8. С целью профилактики остеопороза рекомендуют* прекращение курения «употребление пищи с высоким содержанием кальция и витамина D • физические упражнения • назначение бисфосфонатов (например, алендроната натрия)8. С целью профилактики атеросклероза рекомендуют • диету с низким содержанием жиров и холестерина • прекращение курения • контроль массы тела • физические упражнения • приём фолиевой кислоты8.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Наиболее важные ЛС: ГК, иммуносупрессивные средства и иммуномодуляторы (азатиоприн, циклофосфамид), гидроксихлорохинА, НПВС.
НПВС в стандартных терапевтических дозах можно применять для лечения мышечных проявлений СКВС, лихорадки и умеренно выраженного серозита. У пациентов с АФС необходимо с осторожностью использовать специфические ингибиторы ЦОГ2 (мелоксикам, нимесулид, целекоксиб и др.), так как в связи с отсутствием у них антитромбоцитарного эффекта они могут способствовать развитию тромбозов у больных с гиперкоагуляцией.
Гидроксихлорохин в начальной дозе 400 мг/сут следует назначить при поражениях кожи, суставов и конституциональных нарушениях. Его применение позволяет предотвратить развитие обострений СКВ\ Кроме того, гидроксихлорохин снижает уровень липидов и уменьшает риск тромботических осложнений. Необходимо проведение полного офтальмологического обследования 1 раз в год в связи с риском развития ретинопатии (1:5000).
ГК при недостаточной эффективности НПВС и гндроксихлорохина больным с низкой активностью заболевания назначают небольшие дозы ГК (преднизолон <10 мг/сут).
Больным с умеренной активностью заболевания (обострение артрита, полисерозита, гемолитическая анемия, тромбоцитопения и др.) назначают средние дозы ГК (20—40 мг/сут) в течение 2—4 нед с постепенным снижением до поддерживающей дозы.
При лечении тяжёлых клинических проявлений со стороны ЦНС, гломерулонефрита, тромбоцитопении, гемолитической анемии назначают высокие дозы ГК и иммунодепрессантовА. Абсолютное показание для назначения высоких доз ГК (1 мг/кг/сут и более) — высокая активность СКВ, на фоне которой в отсутствие лечения очень быстро развивается необратимое поражение жизненно важных органов. Монотерапия высокими дозами ГК (перорально или пульстерапия)зффективна у большинства больных мезангиальным и у многих больных мембранозным волчаночным нефритом. Длительность приёма высокихдоз ГК в зависимости от клинического эффекта колеблется от 4 до 12 нед. Снижение дозы следует проводить постепенно, под тщательным клиниколабораторным контролем, а поддерживающие дозы (5—10 мг/сут) больным следует принимать в течение многих лет. Пульстерапия (5001000 мг метилпреднизолона в/в капельно в течение не менее 30 мин 3 дня подряд) показана у больных с высокой активностью CRB с целью достижения быстрого эффекта, а также снижения дозы пероральных ГК°. Циклофосфамид — препарат выбора при пролиферативном и мембранозном волчаночном нефрите и тяжёлом поражении ЦНС, если высокие дозы ГК не обеспечивают «контроль» за течением заболевания. Назначение циклофосфамида ежемесячно по 0,5—1 г/м2в/в капельно в течение 6 мес, а затем каждые 3 мес в течение двух лет в сочетании с пульстерапией метилпреднизолоном (по 1 г/сут в течение трёх последовательных дней) и пероральным приёмом ГК (преднизолон 40—60 мг/сут)увеличивает выживаемость больных пролиферативным волчаночным нефритом в большей степени, чем монотерапия ГК (в том числе пульстерапия) или лечением ГКА и азатиоприном. Применение циклофосфамида часто позволяет контролировать клинические проявления СКВ, рефрактерные к монотерапии высокими дозами ГК, такие как тромбоцитопения, поражение ЦНС, лёгочные геморрагии, интерстициальный лёгочный фиброз, системный васкулит. Для лечения менее тяжёлых, но резистентных к ГК клинических проявлений или в качестве компонента поддерживающей терапии, позволяющих «вести» больных на более низких дозах ГК (так называемый стероидсберегающий эффект) используют азатиоприн (100—200 мг/сут), метотрексат (7,5— 15 мг/нед), микофенолат мофетила (1 —3 г/сут) и циклоспорин (<5 мг/кг/сут).
Азатиоприн следует использовать для поддержания индуцированной циклофосфамидом ремиссии волчаночного нефрита, при резистентных к ГК формах аутоиммунной гемолитической анемии и тромбоцитопении, поражениях кожи и серозите. Аналогичным действием обладает и микофенолат мофетила (имеет меньшее количество побочных эффектов)8. Метотрексат целесообразно назначать при рефрактерном к монотерапии ГК волчаночном артритес и поражениях кожи. Циклоспорин (<5 мг/кг/сут) — препарат второго ряда при нефротическом синдроме, связанном с мембранозным волчаночным нефритом8, и тромбоцитопении. Применение плазмафереза показано при цитопении, криоглобулинемии, васкулите, поражениях ЦНС, тромботической тромбоцитопенической пурпуре. Этот метод следует использовать для лечения наиболее тяжёлых больных с быстро нарастающим нарушением функций жизненно важных органов в сочетании с активной терапией циклофосфамидом и ГК°.
В комплексной терапии кожных проявлений СКВ следует также применять солнцезащитные кремы (против а и (^ультрафиолетовых лучей) и местные формы ГК. Необходимо избегать применения фторированных ЛС, особенно на область лица, в связи с риском развития атрофии кожи.
Следует помнить о других ЛС (например, антигипертензивных), необходимость в которых может возникнуть в зависимости от наличия тех или иных проявлений СКВ.
Исключительно важно отличать обострение СКВ от острого инфекционного заболевания. Следует помнить, что больные СКВ обычно имеют склонность к развитию аллергических реакций на многие антибактериальные ЛС и, особенно, сульфаниламидные8.
ВЕДЕНИЕ БОЛЬНЫХ СКВ
Все больные СКВ подлежат диспансерному наблюдению. Это позволяет своевременно распознавать начавшееся обострение заболевания, провести меры по его предотвращению, внести коррективы в терапию, а также провести профилактику и своевременное распознавание осложнений лекарственной терапии. Тщательное наблюдение за больными до и во время беременности и после родов позволяет многим больным иметь здорового ребёнка и избежать обострения СКВ. Несоблюдение рекомендаций и самостоятельное прерывание лечения — независимые факторы неблагоприятного прогноза болезнис.
В процессе лечения необходим тщательный мониторинг клиниколабораторной активности СКВ и профилактика побочного действия лекарственной терапии. Обязательно 1 раз в 3 мес посещение ревматолога, во время которого необходимо оценить динамику течения заболевания и эффективность терапии. Для своевременного распознавания нефрита и цитопений 1 раз в месяц следует проводить общие анализы крови и мочи, 1 раз в 3 мес — биохимический анализ крови.
Ежегодно проводят0 • исследование липидного профиля (с целью профилактики атеросклероза) • денситометрию (диагностика остеопороза) • рентгенографию костей таза (выявление асептического некроза головки бедренной кости) • офтальмологическое обследование (риск развития ретинопатии на фоне применения аминохинолинов) • определение титров антифосфолипидных AT (при наличии вторичного АФС и планировании беременности) • консультативный осмотр гинеколога (риск развития гонадотоксического эффекта и дисплазии).
ПРОГНОЗ
В настоящее время выживаемость больных существенно возросла. Через 10 лет после установления диагноза она составляет 80%, а через 20 лет 60%. В начальный период болезни увеличение летальности связано с тяжёлым поражением внутренних органов (в первую очередь почек и ЦНС) и интеркуррентными инфекциями, а в поздний — часто обусловлена атеросклеротическим поражением сосудов.
К факторам, связанным с неблагоприятным прогнозом, относят • поражение почек (особенно диффузный пролиферативный гломерулонефрит)» артериальную гипертензию (АГ) • мужской пол • начало заболевания в возрасте до 20 лет • АФС
высокую активность заболевания • высокие значения индекса повреждения
присоединение инфекции • осложнения лекарственной терапии.


