 Реактивный артрит — воспалительное поражение суставов, развивающееся после некоторых инфекций (мочеполовой, кишечной, носоглоточной). Симптомокомплекс, включающий артрит, конъюнктивит, уретрит или цервицит, колит и характерные поражения кожи, носит название синдрома Райтера. Эпидемиология. После бактериальной дизентерии реактивный артрит развивается в 2,5% случаев, после урогенитальных инфекций — в 0,8%. Преобладающий возраст — 20—40 лет. Преобладающий пол — мужской (урогенитальный реактивный артрит у мужчин развивается в 20 раз чаще, а энтероколитический реактивный артрит — в 10 раз чаще). Профилактика. Профилактические мероприятия в отношении триггерных инфекций также предохраняют и от развития реактивного артрита. Не следует пить некипячёную воду ввиду возможной контаминации возбудителями кишечных инфекций (Shigella, Campylobacter, Yersinia). Необходимо соблюдать правила приготовления и сроки хранения мясной и молочной пищи с целью профилактики сальмонеллёзной инфекции. Лицам, позитивным по HLA В27, рекомендуют профилактический приём антибиотиков во время путешествий (норфлоксацин по 0,4 г 2 раза в сутки)в. Необходимо избегать случайных половых контактов либо использовать презервативы для профилактики хламидиоза0. Классификация. Различают урогенитальный, энтероколитический реактивный артрит и реактивный артрит после носоглоточной инфекции.
ДИАГНОЗ
Анамнез и физикальное обследование
Необходимо выяснить у пациента о дизурических симптомах либо диареи в течение 2 мес, предшествующих развитию поражения суставов, а также о наличии «красных глаз» или внешних изменений со стороны половых органов. Тем не менее отсутствие подобных сведений в анамнезе нельзя рассматривать как довод против реактивного артрита, поскольку инфекция могла протекать бессимптомно0.
При осмотре можно выявить безболезненные эрозии слизистой оболочки полости рта, половых органов, поражения кожи, напоминающие таковые при псориазе, на подошвенной стороне стоп (кератодермия).
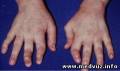
При реактивном артрите чаще всего поражаются коленные, лучезапястные и голеностопные суставы (соответственно в 41, 25 и 39% всех случаев заболевания)0. Характерен «сосискообразный» вид пальцев. Поражение суставов асимметричное.
Характерны околосуставные поражения: ахиллобурсит, подпяточный бурсит, периостит пяточных бугров.
Часто наблюдают поражения глаз (от лёгкого конъюнктивита до тяжёлого ирита).
Лабораторные исследования
В общем анализе крови выявляют лейкоцитоз, повышение СОЭ, нормохромную анемию.
В общем анализе мочи часто обнаруживают протеинурию, микрогематурию, лейкоцитурию (при отрицательных результатах бактериологического исследования мочи0).
Диагностика хламидиозной инфекции [материалы для исследования — первая порция мочи (не менее чем через 2 ч после последнего мочеиспускания), соскобы из мочеиспускательного канала и канала шейки матки] ❖ Культуральный метод имеет чувствительность 80%, специфичность 100% ❖ Иммунофлюоресцентный метод уступает культуральному в чувствительности и специфичности.
Серологические исследования применяют для диагностики инфекций, вызванных иерсиниями, кампилобактером, сальмонеллами; для диагностики хламидиоза метод имеет меньшее значение, поскольку наличие AT отражает только факт инфицирования, имевший место в прошлом.
Каждый больной реактивным артритом должен быть обследован на наличие гонореи и ВИЧинфекции.
Для выявления Salmonella, Shigella применяют бактериологическое исследование фекалий.
АНАТ и РФ отсутствуют.
Исследование синовиальной жидкости проводят с целью исключения септического артрита. При реактивном артрите выявляют признаки воспалительного процесса: низкую вязкость синовиальной жидкости, плохое образование муцинового сгустка, лейкоцитоз (5000—10 000/ мкл) с преобладанием сегментоядерных нейтрофилов; снижение концентрации глюкозы нехарактерно. Рентгенологические исследования. Изменения на рентгенограммах появляются только при хроническом течении заболевания. Признаки сакроилеита, обычно одностороннего, наблюдают чаще у носителей Аг HLA В27. Паравертебральные грубые оссификаты не характерны. Диагностические критерии, удовлетворяющие требованиям доказательной медицины, не разработаны. Дифференциальная диагностика
Септический артрит протекает в форме моноартрита; при исследовании синовиальной жидкости выявляют высокий лейкоцитоз (20 000100 000/мкл), низкую концентрацию глюкозы; положительные результаты бактериального посева.
Ревматоидный артрит, дебютирующий у молодых людей с олигоартрита, чаще вызывает диагностические сложности, если не является симметричным и серопозитивным. Необходимы тщательный поиск триггерных инфекций и наблюдение в динамике.
•Для анкилозирующего спондилита характерны ранние и выраженные боли и ограничение подвижности в позвоночнике и крестцовоподвздошных суставах.
При псориатическом артрите, развившемся до появления кожных проявлений, для исключения реактивного артрита важное значение имеют поиск триггерных инфекций и наблюдение в динамике.
Для болезни Лайма характерны анамнестические данные на укус клеща; в сыворотке крови обнаруживают антиборрелиозные AT.
ЛЕЧЕНИЕ
Цели лечения • Устранение боли и воспаления суставов • Лечение триггерных инфекций.
Показания к госпитализации. Тяжёлое течение артрита, рефрактерное к амбулаторному лечению.
Немедикаментозное лечение
Режим. В течение первых 2 нед заболевания показан покой0. Иммобилизация нецелесообразна0. Комплекс лечебных физических упражнений подбирают индивидуально0.
Диета. Специальной диеты не требуется.
Физиотерапевтическое лечение. Холод на воспалённые суставы0. Преимущества электролечения не доказаны.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Программы лечения подбираются индивидуально в зависимости от вида триггерной инфекции0. Антимикробные ЛС
• Реактивный хламидийный артрит
Доксициклин по 0,1 —0,15 г/сут в течение 14 дней при острой инфекции; в случае сохранения симптомов лечение продолжают до 3 месв.
Азитромицин по 1 г/сутв 1й день, далее по 0,5 г/сут 10—30 дней0
•о Ломефлоксацин по 0,4 г 1—2 раза в
сутки 10—30 дней0, •о Офлоксацин по 0,2 г 3 раза в сутки
1030 дней0
❖ Ципрофлоксацин по 0,5 г 2—3 раза в сутки 10—30 дней0.
• При энтероколитическом реактивном артрите необходимость антимикробной терапии не доказана.
НПВС назначают всем больным реактивным артритом на длительный срок, используя те же ЛС и схемы, что и при других артритах0.
ГК для внутрисуставного введения применяют при условии исключения септического артрита, используют те же ЛС и дозы, что и при других артритах0. Длительно действующие ЛС применяют при хроническом течении артрита • Сульфасалазин по 2 г/сут° • Метотрексат по 7,5—15 мг/нед0.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ
Необходимости в оперативном лечении при реактивном артрите, как правило, не возникает.
ОБУЧЕНИЕ БОЛЬНЫХ
Важно информировать больных о причине их заболевания и подходах к лечению, необходимости регулярного приёма назначенных антибиотиков0. Важное значение имеет обследование и лечение половых партнёров лиц, заболевших реактивным артритом8.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
При каждом визите следует оценивать степень воспаления суставов, наличие внесуставных проявлений, проводить общие анализы крови и мочис.
ПРОГНОЗ
Обострение реактивного артрита продолжается 3—5 мес, рецидивы связаны с реинфицированием. У 20—50% больных развивается хронический артрит. Тяжёлое нарушение функции суставов развивается у 15% больных. Наиболее тяжёлое течение отмечают у ВИЧинфицированных больных.
Артрит псориатический
Псориатический артрит — артрит, ассоциирующийся с псориазом, имеющий черты ревматоидного артрита и спондилоартропатии.
МКБ10: L40.5+ Псориаз артропатический
Эпидемиология. Распространённость псориатического артрита достигает 20% среди лиц, больных псориазом. Преобладающий возраст— 20—50 лет. Мужчины и женщины заболевают одинаково часто.
Профилактика. У всех больных псориазом необходимо исследовать суставы; особенно при наличии псориатического поражения ногтей0. Поскольку выраженность кожного процесса не коррелирует с частотой и тяжестью артрита, наблюдению подлежат все больные псориазом0. Раннее выявление артрита при псориазе улучшает результаты лечения0. Длительно сохраняющаяся высокая активность воспалительного процесса приводит к деструкции суставов0.
Классификация «Асимметричный моноолигоартрит (30—50%) • Симметричный полиартрит (30—50%) • Поражение осевого скелета (5%) • Ювенильный псориатический артрит • SAPHOсиндром (synovitis — синовит, аспе — угри, pustulosis — пустулёз, hyperostosis — гиперостоз, osteitis — остеит).
ДИАГНОЗ
Анамнез и физикальное обследование
Важное значение имеют анамнестические данные о наличии псориаза у близких родственников.
При обследовании необходимо провести тщательный поиск кожных проявлений псориаза, в том числе в области волосистой части головы.
Артрит часто сочетается с псориатический поражением ногтей.
Особенности суставного синдрома: поражение дистальных межфаланговых суставов, асимметричность.
Жалобы на боли в области позвоночника отсутствуют, даже при наличии рентгенологически подтверждённого сакроилеита или спондилита.
• Внесуставные проявления нехарактерны. Лабораторные исследования
Повышение СОЭ и СРБ отражает воспалительную активность заболевания.
Обнаруживают повышенную концентрацию мочевой кислоты в сыворотке крови.
Ревматоидный фактор не обнаруживают (в случаях его наличия заболевание расценивается как сочетание псориатического и ревматоидного артрита).
Несмотря на выявленные клиникогенетические параллели с экспрессией гликопротеинов комплекса гистосовместимости HLA, целесообразность их применения в качестве маркёров не доказана0.
Артрит псориатический ❖ 373
Рентгенологические исследования
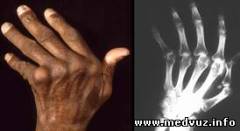
Изменения на рентгенограммах периферических суставов напоминают таковые при ревматоидном артрите за исключением следующих отличий о асимметричность о отсутствие околосуставной остеопении о поражениедистальных межфаланговых суставов о акроостеолиз, чашкообразная деформация проксимальной части фаланг («карандаш в колпачке»)» асимметричный костный анкилоз.
Сакроилеит при псориатическом артрите односторонний (в отличие от анкилозирующего спондилита), грубые паравертебральные оссификаты не связаны с позвонками.
Диагностические критерии, предлагаемые при псориатическом артрите и основанные на перечисленных выше клинических, лабораторных и рентгенологических особенностях, не обладают достаточной чувствительностью и специфичностью0. Дифференциальная диагностика
При поражении ногтей обязательно нужно исключить грибковую инфекцию.
В отличие от ревматоидного артрита, для псориатического артрита характерны серонегативность (отсутствие ревматоидного фактора в крови), асимметричность, поражение дистальных межфаланговых суставов, позвоночника и крестцовоподвздошных суставов.
От остеоартроза псориатический артрит отличается наличием воспалительных изменений в крови, поражением кожи и ногтей.
В отличие от подагры, при псориатическом артрите не наблюдают приступов с молниеносным развитием, нетипично поражение первых плюснефаланговых суставов, отсутствуют тофусы.
Поражение позвоночника и крестцовоподвздошных суставов при псориатическом артрите не сопровождается выраженным болевым синдромом, что отличает его от анкилозирующего спондилита.
В отличие от реактивного артрита, при псориатическом артрите редко наблюдают уретрит и не развивается конъюнктивит.
ЛЕЧЕНИЕ Цели лечения
Купирование воспалительного процесса.
Уменьшение болевого синдрома.
Восстановление функции суставов. Показания к госпитализации. Госпитализация показана при отсутствии эффекта от амбулаторного лечения. При псориатическом артрите наблюдают эффект госпитализации как таковой, что объясняют устранением повседневных стрессов и возможностью сфокусировать усилия системной и местной терапии0. Немедикаментозное лечение
Режим. Важно ограничение стрессовых воздействий0. Следует рекомендовать физические упражнения, аналогичные таковым при анкилозирующем спондилите0.
Диета. Необходимость в специальной диете не доказана.
Физиотерапевтическое лечение. При
выраженных кожных проявлениях показана PUVATQpanm. Медикаментозное лечение
Монотерапия НПВП показана при псориатическом олигоартрите без эрозивных изменений в костях. Наиболее эффективным ЛС считают индометацин (50 мг 3 раза в сутки), особенно при болях в спине; однако рандомизированных исследований эффективности отдельных НПВП не проводили. При псориатическом артрите применяют как неселективные НПВП, так и ингибиторы ЦОГ2°.
Длительнодействующие ЛС назначают при наличии активного псориатического полиартрита, а также при отсутствии эффекта от монотерапии НПВП.
■о Иммунодепрессанты ♦ Метотрексат по 7,5—15 мг/нед, эффективность Л С доказана в рандомизированных исследованиях* ♦ Сульфасалазин по 1,5—2,0 г/сут, эффективность ЛС умеренная6 ♦ Циклоспорин по 1,5— 5 мг/кг/сут; препарат более эффективен, чем метотрексат, но также более токсичен0. В тяжёлых случаях допустимо комбинированное применение циклоспорина и метотрексата.
•оАнтицитокиновые препараты: инфликсимаб эффективен как при кожных, так и при суставных проявлениях псориаза; препарат показан в случаях псориатического артрита, резистентного к стандартной терапииА. Оперативное лечение. Оперативное лечение показано при тяжёлой деструкции суставов с нарушением их функции. Проводят артропластику различных суставов (чаще тазобедренных и коленных), результаты артропластики суставов пальцев хуже по сравнению с таковыми при ревматоидном артрите изза образования фиброза и анкилоза в зоне протеза0. Обучение пациента. Больных следует информировать о характере их заболевания, необходимости ограничивать физические и эмоциональные нагрузки, важности регулярного приёма ЛС и особенностях их побочных эффектов. У информированных пациентов наблюдают более высокую приверженность лечению0, однако самостоятельная ценность обучения больных при лечении псориатического артрита пока не доказана. Это не умаляет значения метода, поскольку существует разница во взглядах пациентов и врачей на результаты лечения при псориатическом артрите0. Дальнейшее ведение. Больных с тяжёлым псориатический артритом, а также больных с недавно назначенным ддительнодействующим ЛС следует осматривать чаще, чем при псориатическом артрите умеренной активности. Необходим контроль показателями общих анализов крови и мочи, концентрацией трансаминаз и креатинина в сыворотке крови. Рентгенологическое исследование проводят 1 раз в 2 года0.
ПРОГНОЗ
Показатели инвалидизации при псориатическом артрите аналогичны таковым при ревматоидном артрите. Прогностические факторы неблагоприятного течения включают • начало заболевания в молодом возрасте • наличие тяжёлого кожного псориаза • полиартикулярный вариант заболевания • носительство HLA DR3, HLA DR40.
Похожие статьи
Добавь в закладки
|


