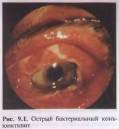
 9.2. Заболевания конъюнктивы Среди заболеваний конъюнктивы основное место занимают воспалительные болезни. Конъюнктивит — это воспалительная реакция конъюнктивы на различные воздействия, характеризующаяся гиперемией и отеком слизистой оболочки; отеком и зудом век, отделяемым с конъюнктивы, образованием на ней фолликулов или сосочков; иногда сопровождается поражением роговицы с нарушением зрения. Гиперемия конъюнктивы — тревожный сигнал, общий для многих глазных болезней (острый ирит, приступ глаукомы, язва или травма роговицы, склерит, эписклерит), поэтому при установлении диагноза конъюнктивита необходимо исключить другие заболевания, сопровождающиеся покраснением глаза. Принципиальные различия имеют следующие три группы заболеваний конъюнктивы: инфекционные конъюнктивиты (бактериальные, вирусные, хламидийные); аллергические конъюнктивиты (пол-линозные, весенний катар, лекарственная аллергия, хронический аллергический конъюнктивит, крупнопапиллярный конъюнктивит); дистрофические заболевания конъюнктивы (сухой кератоконъюнктивит, пингвекула, птеригиум). 9.2.1. Инфекционные конъюнктивиты 9.2.1.1. Бактериальные конъюнктивиты Любой из широко распространенных возбудителей гнойной инфекции может вызвать воспаление конъюнктивы. Кокки, прежде всего стафилококки, являются наиболее частой причиной развития конъюнктивальной инфекции, но протекает она более благоприятно. Наиболее опасными возбудителями являются синегнойная палочка и гонококк, вызывающие тяжелый острый конъюнктивит, при котором нередко поражается и роговица (рис. 9.1). Острые и хронические конъюнктивиты, вызываемые стафилококком. Острые конъюнктивиты чаще возникают у детей, реже — у пожилых людей, еще реже — у людей среднего возраста. Обычно возбудитель попадает в глаз с рук. Сначала поражается один глаз, через 2—3 дня — другой. Клинические проявления острого конъюнктивита таковы. Утром больной с трудом открывает глаза, так как веки склеиваются. При раздражении конъюнктивы увеличивается количество слизи. Характер отделяемого может быстро изменяться от слизистого до слизисто-гнойного и гнойного. Отделяемое стекает через край века, засыхает на ресницах. При наружном осмотре выявляют гиперемию конъюнктивы век, переходных складок и склеры. Слизистая оболочка набухает, теряет прозрачность, стирается рисунок мейбомиевых желез. Выраженность поверхностной конъюнктивальной инфекции сосудов уменьшается по направлению к роговице. Больного беспокоят отделяемое на веках, зуд, жжение и светобоязнь. Хронический конъюнктивит развивается медленно, протекает с периодами улучшения состояния. Больных беспокоят светобоязнь, легкое раздражение и быстрая утомляемость глаз. Конъюнктива умеренно гиперемирована, разрыхлена, по краю век засохшее отделяемое (корочки). Конъюнктивит может быть связан с заболеванием носоглотки, отитом, синуситом. У взрослых конъюнктивит часто возникает при хроническом блефарите, синдроме сухого глаза, поражении слезоотводящих путей. Для выявления бактериальной инфекции при конъюнктивитах новорожденных и острых конъюнктивитах используют микроскопическое исследование мазков и посевов отделяемого с конъюнктивы. Выделенную микрофлору исследуют на патогенность и чувствительность к антибиотикам. В лечении основное место занимает местная антибактериальная терапия: закапывают сульфацил-натрий, витабакт, фуциталмик, 3—4 раза в день или закладывают глазную мазь: тетрациклиновую, эритромициновую, флоксала, 2—3 раза в день. При остром течении назначают глазные капли тобрекс, окацин, флоксал до 4—6 раз в сутки. При отеке и выраженном раздражении конъюнктивы добавляют инстилляции антиаллергических или противовоспалительных капель (аломид, лекролин или наклоф) 2 раза в сутки. При остром конъюнктивите нельзя завязывать и заклеивать глаз, так как под повязкой создаются благоприятные условия для размножения бактерий, повышается угроза развития воспаления роговицы. Острый конъюнктивит, вызываемый синегнойной палочкой. Заболевание начинается остро: отмечаются большое или умеренное количество гнойного отделяемого и отек век, конъюнктива век резко гиперемирована, ярко-красного цвета, отечная, разрыхленная. Без лечения конъюнктивальная инфекция может легко распространиться на роговицу и обусловить образование быстропрогрессирующей язвы. Лечение: инстилляции антибактериальных глазных капель (тобрекс, окацин, флоксал или гентамицин) в первые 2 дня по 6—8 раз в сутки, затем до 3—4. Наиболее эффективно сочетание двух антибиотиков, например тобрекс+окацин или гентамицин+полимиксин. При распространении инфекции на роговицу парабульбарно вводят тобрамицин, гентамицин или цефтазидим и системно применяют таваник в таблетках или гентамицин, тобрамицин в виде инъекций. При выраженном отеке век и конъюнктивы дополнительно инстиллируют антиаллергические и противовоспалительные капли (сперсаллерг, аллергофтал или наклоф) 2 раза в день. При поражении роговицы необходимы средства метаболической терапии — капли (тауфон, витасик, карнозин) или гели (корнерегель, солкосерил). Острый конъюнктивит, вызываемый гонококком. Венерическое заболевание, передающееся половым путем (прямой генитально-глазной контакт или передача гениталии — рука — глаз). Гиперактивный гнойный конъюнктивит характеризуется быстрым прогрессированием. Веки отечны, отделяемое обильное, гнойное, конъюнктива резко гипереми-рована, ярко-красная, раздраженная, собирается в выпячивающиеся складки, нередко отмечается отек конъюнктивы склеры (хемоз). Кератит развивается в 15—40 % случаев, сначала поверхностный, затем образуется язва роговицы, которая может привести к перфорации уже через 1— 2 дня. При острых конъюнктивитах, предположительно вызванных синегнойной палочкой или гонококком, лечение начинают немедленно, не ожидая лабораторного подтверждения, так как задержка на 1—2 дня может привести к развитию язвы роговицы и гибели глаза. Лечение: при гонококковом конъюнктивите, подтвержденном лабора-торно или предполагаемом на основании клинических проявлений и анамнеза заболевания, вначале проводят антибактериальную терапию: промывание глаза раствором борной кислоты, инстилляции глазных капель (окацин, флоксал или пенициллин) 6—8 раз в сутки. Проводят системное лечение: хинолоновый антибиотик по 1 таблетке 2 раза в сутки или пенициллин внутримышечно. Дополнительно назначают инстилляции антиаллергических или противовоспалительных средств (сперсаллерг, аллергофтал или наклоф) 2 раза в сутки. При явлениях кератита также закапывают витасик, карнозин или тауфон 2 раза в день. Особую опасность представляет гонококковый конъюнктивит у новорожденных (гонобленнорея). Заражение происходит во время прохождения плода через родовые пути матери, больной гонореей. Конъюнктивит обычно развивается на 2— 5-й день после рождения. Отечные плотные синюшно-багровые веки почти невозможно открыть для осмотра глаза. При надавливании из глазной щели изливается кровянисто-гнойное отделяемое. Конъюнктива резко гиперемировананная, разрыхленная, легко кровоточит. Исключительная опасность гонобленнореи заключается в поражении роговицы вплоть до гибели глаза. Местное лечение такое же, как и у взрослых, а системное — введение антибактериальных препаратов в дозах соответственно возрасту. Дифтерийный конъюнктивит. Дифтерия конъюнктивы, вызываемая дифтерийной палочкой, характеризуется появлением на конъюнктиве век трудно снимаемых сероватых пленок. Веки плотные, отечные. Из глазной щели выделяется мутная жидкость с хлопьями. Пленки плотно спаяны с подлежащей тканью. Их отделение сопровождается кровотечением, а после некротизации пораженных участков образуются рубцы. Больного изолируют в инфекционном отделении и проводят лечение по схеме терапии дифтерии.
9.2.1.2. Вирусные конъюнктивиты
Вирусные конъюнктивиты встречаются часто и протекают в виде эпидемических вспышек и эпизодических заболеваний.
Эпидемический кератоконъюнктивит. Аденовирусы (уже известно более 50 их серотипов) вызывают две клинические формы поражения глаз: эпидемический кератоконъюнкти-вит, протекающий более тяжело и сопровождающийся поражением роговицы, и аденовирусный конъюнктивит, или фарингоконъюнктивальную лихорадку.
Эпидемический кератоконъюнктивит — это госпитальная инфекция, более 70 % больных заражаются в медицинских учреждениях. Источником инфекции является больной керато-конъюнктивитом. Инфекция распространяется контактным путем, реже — воздушно-капельным. Факторами передачи возбудителя являются инфицированные руки медперсонала, глазные капли многократного использования, инструменты, приборы, глазные протезы, контактные линзы.
Длительность инкубационного периода заболевания 3—14, чаще 4— 7 дней. Продолжительность заразного периода 14 дней.
Начало заболевания острое, обычно поражаются оба глаза: сначала один, через 1—5 дней второй. Больные жалуются на резь, ощущение инородного тела в глазу, слезотечение. Веки отечны, конъюнктива век умеренно или значительно гиперемирована, нижняя переходная складка инфильтрировананая, складчатая, в большинстве случаев выявляют мелкие фолликулы и точечные кровоизлияния.
Через 5—9 дней от начала заболевания развивается II стадия болезни, сопровождающаяся появлением характерных точечных инфильтратов под эпителием роговицы. При образовании большого числа инфильтратов в центральной зоне роговицы зрение снижается.
>Региональная аденопатия — увеличение и болезненность околоушных лимфатических узлов — появляется на 1—2-й день заболевания почти у всех больных. Поражение респираторного тракта отмечается у 5— 25 % больных. Длительность эпидемического кератоконъюнктивита до 3—4 нед. Как показали исследования, проведенные в последние годы, тяжелым последствием аденовирусной инфекции является развитие синдрома сухого глаза в связи с нарушением продукции слезной жидкости.
Лабораторная диагностика острых вирусных конъюнктивитов (аденовирусных, герпесвирусных) включает метод определения флюоресцирующих антител в соскобах конъюнктивы, полимеразную цепную реакцию и, реже, метод выделения вируса.
Лечение сопряжено с трудностями, так как не существует лекарственных средств селективного воздействия на аденовирусы. Используют препараты широкого противовирусного действия: интерфероны (локфе-рон, офтальмоферон и др.) или индукторы интерферона, проводят инсталляции 6—8 раз в сутки, а на 2-й неделе уменьшая их количество до 3—4 раз в сутки. В остром периоде дополнительно закапывают антиаллергический препарат аллергофтал или сперсаллерг 2—3 раза в сутки и принимают антигистаминные препараты внутрь в течение 5—10 дней. В случаях подострого течения применяют капли аломид или лекролин 2 раза в сутки. При тенденции к образованию пленок и в период роговичных высыпаний назначают кортико-стероиды (дексапос, максидекс или офтан-дексаметазон) 2 раза в сутки. При роговичных поражениях применяют тауфон, карнозин, витасик или корнерегель 2 раза в сутки. В случаях недостатка слезной жидкости в течение длительного периода времени применяют слезозамещающие препараты: слезу натуральную 3—4 раза в сутки, офтагель или видисик-гель 2 раза в сутки.
Профилактика внутрибольничной аденовирусной инфекции включает необходимые противоэпидемические мероприятия и меры санитарно-гигиенического режима:
осмотр глаз каждого больного в день госпитализации для предупреждения заноса инфекции в стационар;
раннее выявление случаев развития заболеваний в стационаре;
изоляция больных при единичных случаях возникновения заболевания и карантин при вспышках, противоэпидемические мероприятия;
санитарно-просветительная работа
Аденовирусный конъюнктивит. Заболевание протекает легче, чем эпидемический кератоконъюнктивит, и редко вызывает вспышки госпитальной инфекции. Заболевание обычно возникает в детских коллективах. Передача возбудителя происходит воздушно-капельным путем, реже — контактным. Продолжительность инкубационного периода 3—10 дней.
Симптомы заболевания сходны с начальными клиническими проявлениями эпидемического кератоконъюнктивита, но их интенсивность значительно ниже: отделяемое скудное, конъюнктива гиперемирована и инфильтрирована умеренно, фолликулов немного, они мелкие, иногда отмечаются точечные кровоизлияния. У 1/2 больных обнаруживают региональную аденопатию околоушных лимфатических узлов. На роговице могут появляться точечные эпителиальные инфильтраты, но они исчезают бесследно, не влияя на остроту зрения.
Для аденовирусного конъюнктивита характерна общая симптоматика: поражение респираторного тракта с повышением температуры тела и головной болью. Системное поражение может предшествовать заболеванию глаз. Длительность аденовирусного конъюнктивита — 2 нед.
Лечение включает инстилляции интерферонов и противоаллергических глазных капель, а при недостаточности слезной жидкости — искусственной слезы или офтагеля.
Профилактика внутрибольничного распространения инфекции такая же, как при эпидемическом керато-конъюнктивите.
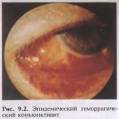
Эпидемический геморрагический конъюнктивит (ЭГК). ЭГК, или острый геморрагический конъюнктивит, описан сравнительно недавно. Первая пандемия ЭГК началась в 1969 г. в Западной Африке, а затем охватила страны Северной Африки, Ближнего Востока и Азии. Первая вспышка ЭГК в Москве наблюдалась в 1971 г. Эпидемические вспышки в мире возникали в 1981—1984 и 1991 — 1992 гг. Заболевание требует пристального внимания, так как вспышки ЭГК в мире повторяются с определенной периодичностью.
Возбудителем ЭГК является энте-ровирус-70. ЭГК характеризуется необычным для вирусного заболевания коротким инкубационным периодом — 12—48 ч. Основной путь распространения инфекции — контактный. Отмечается высокая контагиозность ЭГК, эпидемия протекает "по взрывному типу". В глазных стационарах при отсутствии противоэпидемических мероприятий может быть поражено 80—90 % пациентов.
Клинико-эпидемиологические особенности ЭГК настолько характерны, что на их основании заболевание легко отличить от других офтальмо-инфекций. Начало острое, сначала поражается один глаз, через 8—24 ч — второй. Вследствие сильной боли и светобоязни больной обращается за помощью уже в первый день. Отделяемое с конъюнктивы слизистое или слизисто-гнойное, конъюнктива резко гиперемирована, особенно характерны подконъюнктивальные кровоизлияния: от точечных петехий до обширных геморрагии, захватывающих почти всю конъюнктиву склеры (рис. 9.2). Изменения роговицы незначительные — точечные эпителиальные инфильтраты, исчезающие бесследно.
Лечение заключается в применении противовирусных глазных капель (интерферон, индукторы интерферона) в сочетании с противовоспалительными средствами (сначала противоаллергические, а со 2-й недели кортикостероиды). Продолжительность лечения 9—14 дней. Выздоровление обычно без последствий.
Герпесвирусный конъюнктивит.
Хотя герпетические поражения глаз относятся к числу высокораспространенных заболеваний, а герпетические кератиты признаны в мире самым распространенным поражением роговицы, герпесвирусные конъюнктивиты чаще всего являются компонентом первичной инфекции вирусом герпеса в раннем детстве.
Первичный герпетический конъюнктивит чаще имеет фолликулярный характер, вследствие чего его трудно отличить от аденовирусного. Для герпетического конъюнктивита характерны следующие признаки: поражен один глаз, в патологический процесс часто вовлекаются края век, кожа и роговица.
Рецидив герпеса может протекать как фолликулярный или везикулярно-язвенный конъюнктивит, но обычно развивается как поверхностный или глубокий кератит (стромальный, язвенный, кератоувеит).
Лечение противовирусное. Предпочтение следует отдавать селективным противогерпетическим средствам. Назначают глазную мазь зови-ракс, которую закладывают 5 раз в первые дни и 3—4 раза в последующие или капли интерферона либо индуктора интерферона (инсталляции 6—8 раз в сутки). Внутрь принимают валтрекс по 1 таблетке 2 раза в сутки в течение 5 дней или зовиракс по 1 таблетке 5 раз в сутки в течение 5 дней. Дополнительная терапия: при умеренно выраженной аллергии — антиаллергические капли аломид или лекролин (2 раза в сутки), при выраженной — аллергофтал или сперсаллерг (2 раза в сутки). В случае поражения роговицы дополнительно инсталлируют капли витасик, карнозин, тауфон или корнерегель 2 раза в сутки, при рецидивирующем течении проводят иммунотерапию: ликопид по 1 таблетке 2 раза в сутки в течение 10 дней. Иммунотерапия ликопидом способствует повышению эффективности специфического лечения различных форм офтальмогерпеса и значительному снижению частоты рецидивов.
9.2.1.3. Хламидипные заболевания глаз
Хламидии (Chlamydia trachomatis) — самостоятельный вид микро-организмов; они являются внутри-клеточными бактериями с уникальным циклом развития, проявляющийми свойства вирусов и бактерий. Разные серотипы хламидии вызывают три различных конъюнктивальных заболевания: трахому (серотипы А— С), хламидийный конъюнктивит взрослых и новорожденных (серотипы D—К) и венерический лимфогранулематоз (серотипы LI, L2, L3).
Трахома. Трахома — хронический инфекционный кератоконъюнктивит, характеризующийся появлением фолликулов с последующим их рубцеванием и сосочков на конъюнктиве, воспалением роговицы (паннусом), а в поздних стадиях — деформацией век. Возникновение и распространение трахомы связано с низким уровнем санитарной культуры и гигиены. В экономически развитых странах трахома практически не встречается. Огромная работа по разработке и проведению научно-организационных и лечебно-профилактических мероприятий привела к ликвидации трахомы в нашей стране. Вместе с тем, по оценке ВОЗ, трахома остается главной причиной слепоты в мире. Считается, что активной трахомой поражено до 150 млн человек, главным образом в странах Африки, Ближнего Востока, Азии. Заражение трахомой европейцев, посешаюших эти регионы, возможно и сегодня.
Трахома возникает в результате заноса возбудителей инфекции на конъюнктиву глаза. Инкубационный период 7—14 дней. Поражение обычно двустороннее.
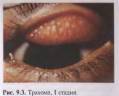
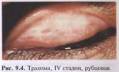
В клиническом течении трахомы различают 4 стадии. В I стадии наблюдаются острое нарастание воспалительных реакций, диффузная инфильтрация, отек конъюнктивы с развитием в ней единичных фолликулов, которые имеют вид мутных серых зерен, расположенных беспорядочно и глубоко. Характерно образование фолликулов на конъюнктиве верхних хрящей (рис. 9.3). Во II стадии на фоне усиления инфильтрации и развития фолликулов начинается их распад, образуются рубцы, выражено поражение роговицы. В III стадии преобладают процессы рубцевания при наличии фолликулов и инфильтрации. Именно образование рубцов на конъюнктиве позволяет отличить трахому от хламидийного конъюнктивита и других фолликулярных конъюнктивитов. В IV стадии происходит разлитое рубцевание пораженной слизистой оболочки при отсутствии воспалительных явлений в конъюнктиве и роговице (рис. 9.4).
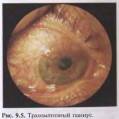
При тяжелой форме и длительном течении трахомы может возникнуть паннус роговицы — распространяющаяся на верхний сегмент роговицы инфильтрация с врастающими в нее сосудами (рис. 9.5). Паннус является характерным признаком трахомы и имеет важное значение в дифференциальной диагностике. В период рубцевания на месте паннуса возникает интенсивное помутнение роговицы в верхней половине с понижением зрения.
При трахоме могут возникать различные осложнения со стороны глаза и придаточного аппарата. Присоединение бактериальных возбудителей отягощает воспалительный процесс и затрудняет диагностику. Тяжелым осложнением является воспаление слезной железы, слезных канальцев и слезного мешка. Образующиеся гнойные язвы при трахоме, обусловленные сопутствующей инфекцией, трудно заживают и могут приводить к перфорации роговицы с развитием воспаления в полости глаза, в связи с чем существует угроза гибели глаза.
В процессе рубцевания возникают тяжелые последствия трахомы: укорочение конъюнктивальных сводов, образование сращений века с глазным яблоком (симблефарои), перерождение слезных и мейбомиевых желез, вызывающее ксероз роговицы. Рубцевание обусловливает искривление хряща, заворот век, неправильное положение ресниц (трихиаз). При этом ресницы касаются роговицы, что приводит к повреждению ее поверхности и способствует развитию язвы роговицы. Сужение слезоотводящих путей и воспаление слезного мешка (дакриоцистит) могут сопровождаться упорным слезотечением.
Лабораторная диагностика включает цитологическое исследование соскобов с конъюнктивы с целью обнаружения внутриклеточных включений, выделение возбудителей, определение антител в сыворотке крови.
Основное место в лечении занимают антибиотики (мазь тетрациклина или эритромицина), которые применяют по двум основным схемам: 1— 2 раза в день при массовом лечении или 4 раза в день при индивидуальной терапии соответственно в течение от нескольких месяцев до нескольких недель. Экспрессию фолликулов специальными пинцетами для повышения эффективности терапии в настоящее время практически не используют. Трихиаз и заворот век устраняют хирургическим путем. Прогноз при своевременном лечении благоприятный. Возможны рецидивы, поэтому после завершения курса лечения больной должен находиться под наблюдением в течение длительного периода времени.
Хламидийные конъюнктивиты. Различают хламидийные конъюнктивиты (паратрахома) взрослых и новорожденных. Значительно реже наблюдаются эпидемический хламидийный конъюнктивит у детей, хламидийный увеит, хламидийный конъюнктивит при синдроме Рейтера.
Хламидийный конъюнктивит взрослых — инфекционный подострый или хронический инфекционный конъюнктивит, вызываемый С. trachomatis и передающийся половым путем. Распространенность хлами-дийных конъюнктивитов в развитых странах медленно, но неуклонно растет; они составляют 10—30 % выявленных конъюнктивитов. Заражение обычно происходит в возрасте 20—30 лет. Женщины болеют в 2—3 раза чаще. Конъюнктивиты связаны главным образом с урогенитальной хламидийной инфекцией, которая может протекать бессимптомно.
Заболевание характеризуется воспалительной реакцией конъюнктивы с образованием многочисленных фолликулов, не склонных к рубцеванию. Чаще поражается один глаз, двусторонний процесс наблюдается примерно у 1/3 больных. Инкубационный период 5—14 дней. Конъюнктивит чаще (у 65 % больных) протекает в острой форме, реже (у 35 %) — в хронической.
Клиническая картина: выраженный отек век и сужение глазной щели, выраженная гиперемия, отек и инфильтрация конъюнктивы век и переходных складок. Особенно характерны крупные рыхлые фолликулы, располагающиеся в нижней переходной складке и в дальнейшем сливающиеся в виде 2—3 валиков. Отделяемое вначале слизисто-гнойное, в небольшом количестве, с развитием заболевания оно становится гнойным и обильным. Более чем у половины заболевших исследование со щелевой лампой позволяет обнаружить поражение верхнего лимба в виде отечности, инфильтрации и васкуляризации. Нередко, особенно в остром периоде, отмечается поражение роговицы в виде поверхностных мелкоточечных инфильтратов, не окрашивающихся флюоресцеином. С 3—5-го дня заболевания на стороне поражения возникает региональная предушная аденопатия, как правило, безболезненная. Нередко с этой же стороны отмечаются явления евстахиита: шум и боль в ухе, снижение слуха.
Лечение: глазные капли окацин 6 раз в день или глазная мазь тетрациклиновая, эритромициновая, флоксаловая 5 раз в день, со 2-й недели капли 4 раза, мазь 3 раза, внутрь — антибиотик таваник по 1 таблетке в день в течение 5—10 дней. Дополнительная терапия включает инсталляции антиаллергических капель: в остром периоде — аллергофтала или сперсаллерга 2 раза в сутки, в хроническом — аломида или лекролина 2 раза в сутки, внутрь — антигиста-минные препараты в течение 5 дней. Со 2-й недели назначают глазные капли дексапос или максидекс 1 раз в сутки.
Эпидемический хламидийный конъюнктивит. Заболевание протекает более доброкачественно, чем паратрахома, и возникает в виде вспышек у посетителей бань, бассейнов и детей 3—5 лет в организованных коллективах (детских домах и домах ребенка). Заболевание может начинаться остро, подостро или протекать как хронический процесс.
Обычно поражается один глаз: обнаруживают гиперемию, отек, инфильтрацию конъюнктивы, папиллярную гипертрофию, фолликулы в нижнем своде. Роговица редко вовлекается в патологический процесс; выявляют точечные эрозии, субэпителиальные точечные инфильтраты. Часто обнаруживают небольшую предушную аденопатию.
Все конъюнктивальные явления и без лечения могут претерпевать обратное развитие через 3—4 нед. Лечение местное: тетрациклиновая, эритромициновая или флоксаловая мазь 4 раза в день или глазные капли окацин либо флоксал 6 раз в день.
Хламидийный конъюнктивит (паратрахома) новорожденных. Заболевание связано с урогенитальной хла-мидийной инфекцией: его выявляют у 20—50 % детей, родившихся от инфицированных хламидиями матерей. Частота хламидийного конъюнктивита достигает 40 % всех конъюнктивитов новорожденных.
Большое значение имеет профилактическая обработка глаз у новорожденных, которая, однако, затруднена вследствие отсутствия высокоэффективных, надежных средств, так как традиционно используемый раствор нитрата серебра не предупреждает развитие хламидийного конъюнктивита. Более того, его ин-стилляции часто вызывают раздражение конъюнктивы, т. е. способствуют возникновению токсического конъюнктивита.
Клинически хламидийный конъюнктивит новорожденных протекает, как острый папиллярный и подострый инфильтративный конъюнктивит.
Заболевание начинается остро на 5—10-й день после родов с появления обильного жидкого гнойного отделяемого, которое из-за примеси крови может иметь бурый оттенок. Резко выражен отек век, конъюнктива гиперемирована, отечна, с гиперплазией сосочков, могут образовываться псевдомембраны. Воспалительные явления уменьшаются через 1—2 нед. Если активное воспаление продолжается более 4 нед, появляются фолликулы, преимущественно на нижних веках. Примерно у 70 % новорожденных заболевание развивается на одном глазу. Конъюнктивит может сопровождаться предушной аденопатией, отитом, назофарингитом и даже хламидийной пневмонией.
Лечение: тетрациклиновая или эритромициновая мазь 4 раза в день.
ВОЗ (1986) дает следующие рекомендации по обработке глаз для профилактики конъюнктивитов новорожденных: в зонах повышенного риска заражения гонококковой инфекцией (большинство развивающихся стран) назначают инстилляции 1 % раствора нитрата серебра, можно также закладывать за веко 1 % тетра-циклиновую мазь. В зонах малого риска заражения гонококковой инфекции, но высокой распространенности хламидиозов (большинство индустриально развитых стран) практикуют закладывание 1 % тетра-циклиновой или 0,5 % эритромициновой мази.
В профилактике конъюнктивитов новорожденных центральное место занимает своевременное лечение урогенитальной инфекции у беременных.
Похожие статьи
Добавь в закладки
|


