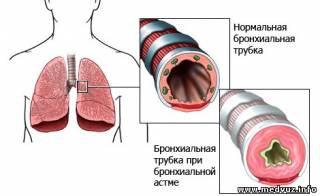
 Бронхиальная астма (БА) — хроническое заболевание дыхательных путей, основным патогенетическим механизмом которого является гиперреактивность бронхов, обусловленная воспалением, а основным клиническим проявлением — приступ удушья (преимущественно экспираторного характера) вследствие бронхоспазма, гиперсекреции и отёка слизистой оболочки бронхов. Приступы удушья, а также характерные для БА кашель, чувство «заложенности» в груди, эпизоды свистящих дистанционных хрипов возникают преимущественно в ночные или утренние часы и сопровождаются частично или полностью обратимой (спонтанно или вследствие лечения) бронхиальной обструкцией. Эпидемиология В мире БА страдают 5% взрослого населения. У детей заболеваемость варьирует в разных странах от 0 до 30%. В России БА — самое распространённое аллергическое заболевание. Заболеваемость варьирует от 2,6 до 20,3%.
Профилактика
Прекращение контакта с причиннозначимыми аллергенами.
Прекращение контакта с неспецифическими раздражающими факторами внешней среды (табачный дым, выхлопные газы и др.).
При аспириновой форме БА — отказ от применения аспирина и других НПВС, а также соблюдение специфической диеты и других ограничений (см. статью «Аллергия лекарственная»).
Отказ от приёма радреноблокаторов (вне зависимости от формы БА).
Исключение профессиональной вредности.
Своевременное лечение очагов инфекции, нейроэндокринных нарушений и других сопутствующих заболеваний.
Адекватное применение любых ЛС.
Своевременная и адекватная терапия БА и других аллергических заболеваний.
Своевременное проведение вакцинации от гриппа, профилактика острых респираторных вирусных инфекций (ОРВИ).
Проведение лечебных и диагностических мероприятий с использованием ал, лергенов только в специализированных стационарах и кабинетах под наблюдением аллерголога.
Проведение премедикации перед инвазивными методами обследования и оперативными вмешательствами — парентеральное введение ЛС: ГК (дексаметазона, преднизолона), метилксантинов (аминофиллина) за 20—30 мин до проведения процедуры. Доза ЛС должна быть определена с учётом возраста, массы тела, степени тяжести БА и объёма вмешательства. Перед проведением подобного вмешательства пациенту показана консультация аллерголога. Скрининг. Скрининговые исследования по БА в настоящее время в России не проводятся.
КЛАССИФИКАЦИЯ
Общепринятой классификации БА не существует. По клиникопатогенетическим критериям принято выделять атопическую, инфекционноаллергическую формы и так называемую аспириновую астму. Возможно сочетание нескольких патогенетических механизмов. Ниже рассмотрена классификация БА по клинической картине (формы заболевания), тяжести течения и фазам заболевания.
Формы заболевания
Атопическая форма. Обусловлена сенсибилизацией к аллергенам домашней пыли (особенно пылевым клещам), библиотечной пыли, инсектным аллергенам (тараканы), также эпидермису домашних животных и птиц, плесневым грибам, пыльце растений, реже — к пищевым и лекарственным аллергенам.
Инфекционноаллергическая форма. Формирование инфекционноаллергической формы БА обусловлено наличием сенсибилизации к инфекционным аллергенам(нейссерии, стафилококки и ДР)
Аспириновая форма. Происхождение аспиринового варианта БА связывают с нарушением метаболизма арахидоновой кислоты и повышением выработки лейкотриенов. В этом случае формируется так называемая аспириновая триада, включающая БА, полипоз носа (околоносовых пазух), непереносимость ацетилсалициловой кислоты и других НПВС. Наличие аспириновой триады отмечается у 4,2% больных с БА. В ряде случаев один из компонентов триады — полипоз носа — не выявляется. Возможно наличие сенсибилизации к инфекционным или неинфекционным аллергенам.
Тяжесть заболевания. Различают три степени тяжести течения БА.
Лёгкое течение: симптомы от 1 раза в неделю до 1 раза в день, приступы могут нарушать сон, ночные симптомы чаще 2 раз в месяц. ПСВ или объём фор^ сированного выдоха за 1 с (ОФВ,) — 80% должных величин или более, суточные колебания 20—30%.
Средняя тяжесть: ежедневные симптомы, нарушающие активность и сон, ночные приступы чаще 1 раза в неделю| потребность в ежедневном применении Р2агонистов короткого действия, физическая активность и другие неспецифические факторы могут провоцировать приступы БА. ПСВ или ОФВ, — 6080% от должных величин, суточные ко; лебания более 30%.
Тяжёлое течение (постоянные симптомы: приступы удушья, не всегда полностью купирующиеся, частые ночные приступы, астматический статус). Физическая нагрузка, эмоциональное напряжение, изменение температуры окружающей среды, химические агенты и другие раздражающие факторы провоцируют приступы удушья, ПСВ или ОФВ, менее 60% должных величин, разброс показателей более 20—30%.
Астматический статус (status asthmaticus) — тяжёлое и опасное для жизни состояние — затянувшийся приступ экспираторного удушья, не купирующийся обычными противоастматическими ЛС в течение нескольких часов ❖ Различают анафилактическую (стремительное развитие) и метаболическую (постепенное развитие) формы астматического статуса о* Значительная степень обструктивных нарушений вплоть до полного отсутствия бронхиальной проводимости; непродуктивный кашель о* Выраженные проявления гипоксии ❖ Нарастающая резистентность к бронхорасширяющим средствам о* В ряде случаев — признаки передозировки р^агонистов и метилксантинов.
Фазы течения бронхиальной астмы. Выделены следующие фазы течения БА: обострение, стихающее обострение и ремиссия.
ДИАГНОЗ
Диагностика БА предполагает диагностику БА как нозологической единицы, специфическую диагностику с целью выявления этиологии и по возможности определения патогенетических механизмов.
АНАМНЕЗ Жалобы
• Больные отмечают следующие симптомы:
Шумное, свистящее дыхание.
Одышка.
Сердцебиение.
Снижение работоспособности.
Приступы удушья (как правило, с затруднением выдоха) — кратковременные, быстро купирующиеся или затяжные, плохо поддающиеся лечению.
Приступам удушья могут предшествовать предвестники: зуд в носоглотке, першение в горле, чиханье, заложенность носа или ринорея, зуд кожи и др.
Кашель продуктивный или малопродуктивный. Приступообразный кашель расценивается как эквивалент приступа удушья (кашлевой вариант астмы) при наличии данных обследования, подтверждающих этот диагноз.
Аллергологический анамнез. Схема аллергологического анамнеза рассмотрена в статье «Обследование для выявления аллергии», а также в статьях раздела «Аллергология», разбирающих конкретные аллергологические нозологии.
История появления первых симптомов заболевания (в каком возрасте, в какое время года; условия, в которых находился пациент в тот момент).
Сезонность заболевания.
Кратность и тяжесть симптомов заболевания.
Время суток, когда беспокоят симптомы заболевания.
Факторы, провоцирующие развитие симптомов о Контакт с аалергенами ❖ Приём ЛС (антибактериальных, НПВС, радреноблокаторов и др.) Употребление некоторых пищевых продуктов
❖ Воздействие неспецифических раздражителей — резких запахов, парфюмерии, лаков, красок, холодного воздуха, химических веществ, а также физической и психоэмоциональной нагрузки, ОРВИ и других воспалительных заболеваний респираторного тракта (бронхита, пневмонии и др.).
Наличие профессиональной вредности.
Жилищнобытовые условия (наличие домашних животных, птиц и др.).
Наличие аллергических заболеваний у пациента и его родственников.
Анализ истории болезни пациента за предыдущий период. Обращаемость за медицинской помощью, госпитализации, перенесённые заболевания (пневмония, бронхит, полипоз носа и гайморовых пазух и др.).
ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Выраженность изменений, выявляемых при фнзикальном обследовании, зависит от степени тяжести БА и фазы заболевания.
В период ремиссии и при отсутствии осложнений БА никаких отклонений от нормы не отмечается.
При декомпенсации течения заболевания могут отмечаться следующие изменения состояния: о учащение частоты дыхания и ЧСС ❖ подъём АД ❖ участие в акте дыхания вспомогательных мышц грудной клетки ❖ уменьшение подвижности нижнего края лёгких ❖ при перкуссии может отмечаться коробочный перкуторный звук ❖ при аускультации — жёсткое дыхание, разнотональные сухие свистящие хрипы, преимущественно на выдохе. Могут выслушиваться разнокалиберные влажные хрипы ❖ бронхиальный секрет носит слизистый или слизистогнойный характер, может быть обильным водянистым или вязким, вплоть до образования слепков.
При астматическом статусе: ❖ положение пациента — ортопноэ ❖ кашель с отделением скудного вязкого секрета
❖ потливость ❖ цианоз ❖ при аускультации — резкое ослабление дыхания преимущественно в нижних отделах лёгких, хрипы; в более тяжёлых случаях — полное отсутствие бронхиальной проводимости и хрипов («немое лёгкое») ❖ может регистрироваться резкое повышение АД и ЧСС и парадоксальный пульс.
ЛАБОРАТОРНЫЕ И
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
Клинический анализ крови (возможно наличие эозинофилии в период обострения)0.
Общий анализ мокроты (возможно наличие эозинофилии, спиралей Куршманна, кристаллов ШаркоЛейдена)0.
Бактериологическое исследование мокроты на флору и чувствительность к антибиотикам0.
Дополнительные лабораторные исследования
Определение белковых фракций0 в сыворотке крови.
Определение уровня IgA, IgM, IgG° в сыворотке крови.
Анализ крови: кортизол, адренокортикотропный гормон (АКТЕ) — для больных, получающих ГК системного действия0.
Обязательное аллергологическое обследование: кожные тесты с атопическими и инфекционными аллергенами0. Дополнительное аллергологическое обследование
Провокационные ингаляционные тесты с аллергенами0.
Тесты на наличие лекарственной непереносимости: тест торможения естественной эмиграции лейкоцитов, провокационный подъязычный тест0.
Определение уровня общего IgE в сыворотке крови (иммуыоферментный анализ)0.
Определение уровня специфических IgE в сыворотке крови (радиоаллергосорбентиый тест)0.
Аллергологические провокационные тесты проводятся только аллергологом в условиях специализированного стационара или кабинета!
Обязательные инструментальные исследования
Рентгенография органов грудной клетки0.
Рентгенография придаточных пазух носа0»
экг°.
. ФВД°.
Дополнительные инструментальные исследования
Диагностическая бронхоскопия0.
Бронхомоторные тесты Тест с бронхолитиками ((32агонистами — сальбутамолом, фенотеролом; холинолитиками — ипратропия бромидом) на обратимость бронхиальной обструкции. Сравнительная оценка ФЖЕЛ, и ПСВ проводится до и через 5—20 мин после воздействия. Прирост ФЖЕЛ, и ПСВ более 29% свидетельствует о наличии положительного теста и обратимости бронхиальной обструкции ❖ Тест с бронхоконстрикторами (метахолином, гистамином)8. Регистрируется скорость нарастания бронхиальной обструкции, отражающая степень реактивности бронхов ❖ Тест с дозированной физичес1 кой нагрузкой0. Проводится оценка состояния пациента (наличие бронхоспазма) через 2—3 мин после прекращения нагрузки.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Дифференциальная диагностика проводится с учётом данных анамнеза и результатов аллергологического и общеклинического обследований. Дифференциальная диагностика БА (вне зависимости от её формы). Её проводят со следующими заболеваниями
• ХОБЛ * сердечная недостаточность
• ОРВИ • бронхиолит • аллергический бронхолёгочный аспергиллёз и другие лёгочные эозинофилии • опухоли • инородное тело • рекуррентные эмболии мелких сосудов лёгких • гипервентиляционный синдром • экзогенный аллергический альвеолит.
Дифференциальный диагноз различных форм БА
• Атоническая БА ❖ Дебют заболевания, как правило, до 20—30 лет ❖ Связь симптомов заболевания с воздействием атопических аллергенов (домашней пыли, пыльцы и т.д.). Чёткий эффект элиминации — уменьшение выраженности симптомов при уменьшении аллергенной нагрузки ❖ Положительные кожные и ингаляционные тесты с атопическими аллергенами ❖ Повышение уровня общего и специфических IgE
❖ Эозинофилия в периферической крови и мокроте ❖ Сопутствующие аллергические заболевания (аллергический ринит, конъюнктивит, атопический дерматит) Аллергические заболевания в семейном анамнезе.
• Инфекционноаллергическая БА ❖ Дебют заболевания в 30—40 лет ❖ Положительные кожные тесты с инфекционными аллергенами ❖ Положительные ингаляционные тесты с инфекционными аллергенами в 48% случаев ❖ Положительные результаты лабораторных исследований на наличие гиперчувствительности к инфекционным аллергенам
❖ Отягощённость аллергологического семейного анамнеза реже, чем при атопической БА ❖ Течение средней степени тяжести или тяжёлое ❖ Формирование эмфиземы и пневмосклероза чаще, чем при атопической БА ❖ Наличие эффекта элиминации не характерно о Поражение придаточных пазух носа: чаще, чем при атопической БА.
• Аспириновая БА ❖ Дебют заболевания после 30—40 лет ❖ Наличие «аспириновой триады»: БА, непереносимость ацетилсалициловой кислоты и других НПВС, рецидивирующий полипоз носа (гайморовых пазух). В 6,5% случаев полипоз отсутствует, но при этой форме БА он встречается чаще, чем при других формах заболевания ❖ Развитие приступов удушья на фоне приёма аспирина и других НПВС ❖ Может выявляться сенсибилизация к атопическим и инфекционным аллергенам ❖ Течение, как правило, средней тяжести или тяжёлое
Показания к консультации специалиста
• Для проведения специфического аллергологического обследования и подтверждения диагноза показана консультация аллергологаиммунолога • Для дополнительного обследования с целью проведения дифференциальной диагностики и выявления осложнений показаны консультации отоларинголога и пульмонолога.
ЛЕЧЕНИЕ
Цели лечения
Купирование обострения.
Подбор адекватной базисной терапии, применение которой приведёт к минимизации или полному исчезновению симптомов заболевания.
Информирование и обучение пациентов, «самоконтроль» на основании пикфлоуметрии.
Показания к госпитализации
Обострение БА.
Проведение аллергенспецифической иммунотерапии (при невозможности исключения контакта с причиннозначимым аллергеном на период проведения иммунотерапии).
Немедикаментозное лечение
Исключить контакт с причинным аллергеном'^. Рекомендации по элиминации аллергенов должны соответствовать спектру сенсибилизации пациента.
Пациентам с «аспириновой» формой БА запрещается приём ацетилсалициловой кислоты и других НПВС.
Запретить приём (3адреноблокаторов (вне зависимости от формы БА).
Исключить (или максимально ограничить) влияние неспецифических раздражителей: куренияА, профессиональной вредности, поллютантовА, резких запахов и др. При необходимости — лимитировать физическую и психоэмоциональную нагрузку.
ЛФК. Физическая нагрузка должна быть адекватной и подобрана индивидуально для каждого пациента.
Физиотерапевтические методы лечения.
Массаж (после купирования обострения БА).
Климатотерапия (санаторнокурортное лечение). Наилучшими климатическими условиями считается среднегорье (900—1000 м над уровнем моря) с мягким тёплым сухим климатом без резких смен погоды. Также показаны приморские курорты с достаточно низким уровнем влажности.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Медикаментозное лечение БА включает терапию, направленную на купирование обострения заболевания, а также базисную (повседневную) терапию. При атопической форме БА применяется также патогенетическое лечение — аллергенспецифическая иммунотерапия. Купирование приступов
(32Агонисты короткого действия (сальбутамол, фенотерол).
Р2Агонисты длительного действия с быстрым началом действия (формотерол).
Комбинированные ЛС, включающие холинолитики и Р2агонисты (ипратропия бромид и фенотерол).
Метилксантины короткого действия (аминофиллин).
Системные ГК (преднизолон, дексаметазон).
Купирование обострения
Терапевтическая нагрузка зависит от объективных данных обследования пациента.
Предпочтительнее использовать инфузионные формы ЛС. Основные преимущества: достижение быстрого эффекта, возможность корректировки дозы в соответствии с объективным состоянием пациента, исключение непосредственного негативного воздействия на ЖКТ.
Доза и длительность инфузиоиного введения Л С зависят от скорости объективной стабилизации состояния пациента. При отмене инфузионных форм ЛС необходимо замещение их ингаляционными в режиме, зависящем от тяжести бронхиальной обструкции.
При тяжёлых состояниях (астматический статус) показана оксигенация. Необходимо также осуществлять ЭКГмониторинг, учитывая возможные осложнения со стороны ССС. При угрозе острой дыхательной недостаточности —: интубация.
• Для купирования обострения БА применяются следующие ЛС.
ГК — препараты системные (в инфузионной форме): преднизолон, дексаметазон.
Ингаляционные формы Р2агонистов короткого действия (фенотерол, сальбутамол). Не допускать передозировт ки Р2агонистов длительного действия (салметерол, формотерол).
Ингаляционные формы холинолити* ков(ипротропиума бромид, тиотропиума бромид).
Таблетированные формы метилксантинов короткого и длительного дей* ствия (аминофиллин, теофиллин). Не допускать передозировки метилксантинов!
Секретолитики и стимуляторы моторной функции дыхательных путей (пет рорально или ингаляционно — ацетилцистеин, бромгексин, амброксол).
Применение антигистаминных ЛС (Hjблокаторов) в острый период нежелательно, так как они затрудняют дренаж бронхиального секрета.
При наличии осложнений (пневмонии, бронхита, гайморита и др.) показано применение антибактериальных ЛС в сочетании с противогрибковой терапией.
Для облегчения ингаляций бронхолитических, отхаркивающих и противовоспалительных ЛС предпочтительнее использовать небулайзер.
В периодлечения осуществляются наблюдение за газовым составом крови, кислотнощелочным состоянием (КЩС), показателями функции внешнего дыхания (ФВД) и ЭКГмониторинг.
БАЗИСНАЯ ТЕРАПИЯ
Выбор ЛС базисной терапии осуществляют с учётом тяжести течения БА, переносимости противоаллергических средств и условий жизни пациента. ЛС, применяющиеся для базисной терапии БА различной степени тяжести, указаны ниже.
Лёгкое течение заболевания
При интермиттирующем течении базисная терапия не требуется. При персистирующем течении необходимо следующее:
Ингаляционные ЛС кромоглициевой кислоты или недокромила.
Комбинированные ЛС: (32агонисты короткого действия + кромоглициевая кислота.
Антигистаминные ЛС со стабилизирующим воздействием на мембраны тучных клеток.
Теофиллины пролонгированного действия (под контролем АД и ЧСС). Необходимо избегать длительного приёма теофиллина.
Курсы антагонистов лейкотриеновых рецепторов.
Небольшие дозы топических ГК — при нестабильном течении и высокой аллергенной нагрузке.
БА средней тяжести
Ингаляционные препараты ГК 200— 1000 мг (в перерасчёте на будесонид дипропионат) в зависимости от интенсивности клинических проявлений.
(32Агонисты пролонгированного действия. Возможно применение комбинированных ЛС: ГК и Р2агонисты длительного действия.
Антигистаминные ЛС, обладающие стабилизирующим действием на мембраны тучных клеток, или антагонисты лейкотриеновых рецепторов.
Холинолитики (ипратропия бромид, тиотропиума бромид) при противопоказаниях к применению радреномиметиков и метилксантинов или при их непереносимости.
Тяжёлое течение
Ингаляционные ГКпрепараты свыше 1000 мкг будесонида дипропионата или эквивалент.
Р2Агонисты длительного действия (ингаляционные или пероральные).
Метилксантины длительного действия.
Комбинированные ингаляционные ГК + Р2агонисты длительного действия.
Антилейкотриеновые ЛС.
Системные формы ГК —■ при недостаточной эффективности вышеуказанной терапии. Расчёт дозы — по принципу наименьшей дозы, контролирующей симптомы БА. Лечение системными ГК проводится под тщательным наблюдением врача с целью исключения побочного действия ЛС.
Перечень ЛС, применяемых в качестве
базисной терапии
• Системные формы ГК применяются только при тяжёлом течении БА в случае недостаточной эффективности терапии, включающей ингаляционные формы ГК. Расчёт дозы проводится по принципу наименьшей дозы, контролирующей симптомы БА. Лечение системными ГК проводится под тщательным наблюдением врача с целью исключения побочного действия ЛС.
ПреднизолонА (таблетки по 0,005 г, суточная доза 0,02—0,04 г).
МетилпреднизолонА (таблетки по 0,004 г, суточная доза 0,0120,08 г).
Дексаметазон (таблетки по 0,0005 г, суточная доза 0,002—0,006 г) для купирования острого состояния)\
Триамцинолон (таблетки по 0,004 г, суточная доза 0,008—0,016 г).
Бетаметазон (раствор для инъекций в ампулах по 1 мл: бетаметазона динатрия фосфат 0,002 г + бетаметазона дипропионат 0,005 г; 1 инъекция в 2— 4 нед в/м).
❖ Ингаляционные формы ГК при лёгком течении БА применяются в небольших дозах в случаях нестабильного течения заболевания и при высокой аллергенной нагрузке.
БеклометазонА ♦ Течение средней тяжести: 600—1200 мкг/сут (на 4 приёма) ♦ Тяжёлое течение: 800—2000 мкг/сут (на 2—4 приёма).
БудесонидА ♦ Течение средней тяжести: 600—1200 мкг/сут (на 2 приёма) ♦ Тяжёлое течение: 800—1600 мкг/ сут (на 2—4 приёма).
Флунизолида гемигидрат8 ♦ Течение средней тяжести: 1000 мкг/сут (на 2 приёма) ♦ Тяжёлое течение: 1500 мкг/ сут (на 2 приёма).
ФлутиказонА ♦ Течение средней тяжести: 500—1000 мкг/сут (на 2 приёма)
♦ Тяжёлое течение: 500—1000 мкг/ сут (на 2 приёма).
Метилксантины о Метилксантин короткого действия: аминофиллин (таблетки по 0,15 г) ❖ Метилксантин длительного действия: теофиллинА (таблетки продолжительного высвобождения).
р2Агонисты
❖ р2Агонисты короткого действия
♦ СальбутамолА (дозированный аэрозоль, ингаляционная доза 100 мкг) по 2 дозы не более 6 раз в сутки ♦ Фенотерол'* (дозированный аэрозоль, ингаляционная доза 100 — 200 мкг) по 2 дозы не более 6 раз в сутки.
❖ р2Агонисты длительного действия
♦ СалметеролА (дозированный аэрозоль, ингаляционная доза 50 мкг) по 2 дозы 2 раза в сутки ♦ Формотерол8 (дозированный аэрозоль, ингаляционная доза 12 мкг) по 1—2 дозы 1—2 раза в сутки или порошок для ингаляций (ингаляционная доза 4,5—9 мкг) по 2 дозы 2 раза в сутки.
• Холинолитики
Ипратропия бромид8 (дозированный аэрозоль, доза 18 мкг) в среднем по 2 дозы 3—4 раза в сутки, но не более 12 ингаляций в сутки.
Беродуал (ипратропия бромид, ингаляционная доза 25 мкг 4 фенотерол, ингаляционная доза 50 мкг) ♦ Течение средней тяжести: по 1—2 дозы 3 раза в сутки (до 8 доз в сутки) ♦ Тяжёлое течение: по 1—2 дозы 3 раза в сутки (до 8 доз в сутки).
Тиотропия бромид8 (порошковый ингалятор) 18 мкг 1 раз в сутки.
• Кромоглициевая кислота применяется при лёгкой и средней тяжести течения БА.
Кромоглициевая кислота8 (дозированный аэрозоль). При наличии приступов бронхоспазма, возникающих при физической нагрузкеА, 2—10 мг 4 раза в сутки.
Недокромил8 (дозированный аэрозоль) по 2 дозы (4 мг) 2—4 раза в сутки. При наличии приступов бронхоспазма, возникающих при физической нагрузке, по 4 мг за 15—60 мин до нагрузки\
❖ Дитек (комбинированный дозированный аэрозоль, фенотерол + кромоглициевая кислота) по 2 дозы 2—4 раза в сутки.
Антигистаминные ЛС со стабилизирующим действием на мембраны тучных клеток применяются для лечения атопической БА при лёгкой и средней тяжести течения: кетотифен8 (таблетки по 1 мг) по 1 мг2 раза в сутки (2 мг 1 раз в сутки).
Антагонисты лейкотриеновых рецепторов применяются преимущественно при персистирующей «аспириновой» астме ♦ ЗафирлукастА (таблетки по 20 мг) 20 мг 2 раза в сутки ♦ Монтелукастд (таблетки по 10 мг) 10 мг 1—2—4 раза в сутки.
Помимо противоастматических ЛС, в ряде случаев назначают седативные средства (в случае неблагоприятного^ воздействия психоэмоциональных факторов на течение заболевания).
ПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯ
Больным с атопической формой БА показано проведение аллергенспецифи ( ческой иммунотерапии причиннозначи: мыми аллергенами.
ОБУЧЕНИЕ ПАЦИЕНТА
Обучение пациента подразумевает проведение беседы о природе заболевания, мерах профилактики обострения БА, методах лечения в период обострения и ремиссии, необходимости своевременного и правильного применения противоастматических средств (в том числе ингаляционныхЛС), обучение «самоконтролю» по показаниям пикфлоуметрии.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ СПЕЦИАЛИСТА
Показана консультация аллергологаиммунолога для подбора адекватной симптоматической и патогенетической терапии.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
Пациентам с БА показано динамическое наблюдение аллергологомиммунологом
для оценки эффективности базисной терапии и проведения курсов патогенетической терапии (при атопической форме БА),
ОСЛОЖНЕНИЯ
Осложнения БА подразделяют на лёгочные и внелёгочные.
Лёгочные осложнения: хронический бронхит, гиповентиляционная пневмония, эмфизема лёгких, пневмосклероз, дыхательная недостаточность, бронхоэктазы, ателектазы, пневмоторакс.
Внелёгочные осложнения: «лёгочное» сердце, сердечная недостаточность, дистрофия миокарда, аритмия; у пациентов с гормональнозависимым вариантом БА возможно появление осложнений, связанных с длительным применением системных ГК.
ПРОГНОЗ
При лёгком течении заболевания и адекватной терапии прогноз достаточно благоприятный. При отсутствии своевременной терапии заболевание может перейти в более тяжёлую форму.
При тяжёлой и средней степенях тяжести БА прогноз зависит от правильного подбора терапии и наличия осложнений. Сопутствующая патология может ухудшить прогноз заболевания.
Причины летальных исходов — тяжёлые осложнения и несвоевременность оказания медицинской помощи при обострении БА.
Похожие статьи
Добавь в закладки
|


